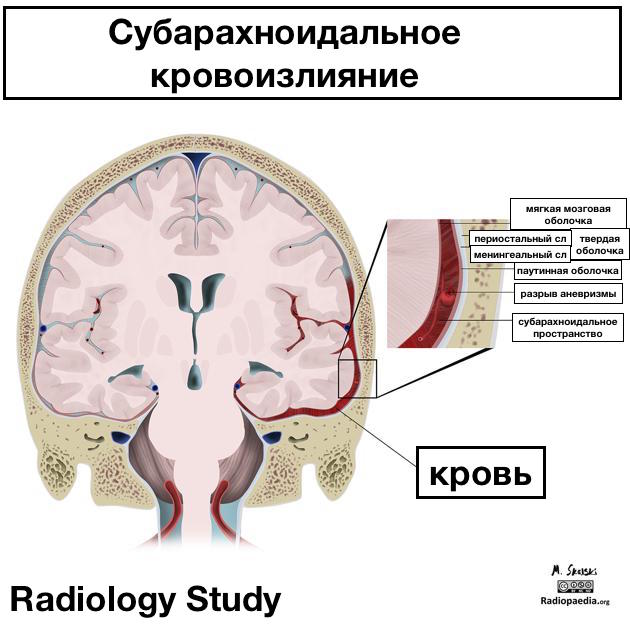
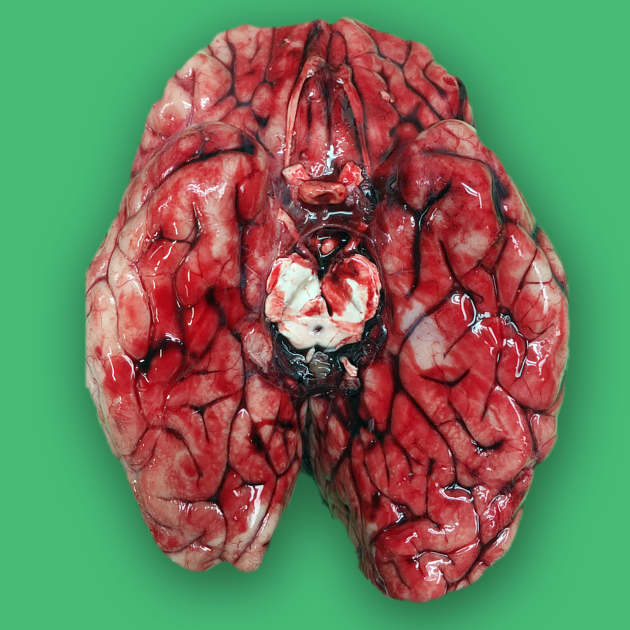
Субарахноидальное кровоизлияние (САК) - это экстрааксиальное внутричерепное кровоизлияние, характеризующееся наличием крови в субарахноидальном пространстве.
Эпидемиология
Возникает обычно у пациентов среднего возраста (чаще до 60 лет). При инсультах субарахноидальные кровоизлияния встречаются в 3% случаев, и в 5% случаев обуславливают смертельный исход.
Этиология
Этиологические факторы:
- Травматическое субарахноидальное кровоизлияние.
- Спонтанные САК
- Разрыв аневризмы 75 – 80%
- АВМ 4-5%
- Перимезэнцефальное кровоизлияние
- Дуральная артерио-венозная фистула
- Спинальная артериовенозная мальформация
- Опухоль головного мозга
- Диссекция артерий (сонная, позвоночные).
- Коагулопатии (тромбоцитопения)
- Тромбоз синусов
- Прием кокаина
- Серповидноклеточная анемия
- Апоплексия гипофиза
Факторы риска для САК
- Артериальная гипертензия
- Пероральные контрацептивы
- Курение табака, использование кокаина
- Колебания АД в течение дня
- Беременность и роды
- Поликистоз почек (аутосомно-доминантно наследуемый)
- Нейрофиброматоз 1 типа
- АВМ
- Заболевания соединительной ткани (Эллерс-Данло IV типа – дефицит коллагена типа III) – ассоциирован с высокой вероятностью разрыва артерий во время ангиографии или эндоваскулярного лечении;
- Синдром семейных аневризм: 2 или более родственников третей степени или более близкого родства имеют подтвержденные ангиографически аневризмы
- Коарктация аорты
- Синдром Рендю-Ослера
- Атеросклероз
- Бактериальный эндокардит
Патология
3 паттерна субарахноидального кровоизлияния, различающиеся от этиологического фактора.
- супраселлярная цистерна с диффузным периферическим распространением
- перимезенцефально и основная цистерна
- изолированно по конвексу больших полушарий
Клинические проявления
- Наисильнейшая головная боль, которую испытывал когда-либо пациент.
- Боль предшественник у 20 -50% за неделю или несколько дней до САК.
- Головная боль - единственный симптом САК у 40% пациентов.
- Менингеальная симптоматика (тошнота, рвота, фотобоязнь, боль в шее).
- Утрата сознания (синкопальные состояния) в результате резкого повышения внутричерепного давления или нарушений сердечного ритма.
- Нарушение уровня бодрствования и сознания (2/3 наблюдений)
- Судороги
- Очаговый неврологический дефицит
- Парез III нерва (при аневризме задней соединит артерии)
- Нижний парапарез и абулия (аневризма передней соединительной артерии)
- Гемипарез, афазия или игнорирование (аневризма СМА)
- Парез взора вверх (повышение ВЧД, гидроцефалия, повреждение покрышки среднего мозга)
Преретинальное кровоизлияние (синдром Терсона) (повышение ВЧД) - Кома после САК может быть результатом каждого патологического состояния или их комбинации:
- Повышение внутричерепного давления
- Повреждение ткани мозга в результате паренхиматозного кровоизлияния
- Гидроцефалия
- Диффузная ишемия (после значимого повышения ВЧД)
- Судорожные припадки
- Снижение мозгового кровотока в результате снижения сердечного выброса (нейрогенный оглушенный миокард- “neurogenic stunned myocardium”)
Для оценки прогноза при САК используют шкалы:
- Шкала Хант-Хесс (Hunt-Hess)
- Шкала Фишер (Fischer)
- Шкала WFNS (World Federation Neurologic Surgeon scale)
Шкала Хант-Хесс (Hunt-Hess)
Шкала используется для оценки тяжести состояния больных с субарахноидальным кровоизлиянием в остром периоде.
- 0 степень
неразорвавшаяся аневризма - 1 степень
отсутствие симптомов или минимальная головная боль и ригидность мышц затылка (менингеальная симптоматика).
выживаемость составляет 70% - 2 степень
умеренная или выраженная головная боль, ригидность мышц затылка (менингеальная симптоматика), отсутствие неврологического дефицита, кроме пареза черепно-мозговых нервов
выживаемость составляет 60% - 3 степень
вялость, спутанность, минимально выраженный неврологический дефицит,
выживаемость составляет 50% - 4 степень
ступор, умеренный или выраженный гемипарез, ранняя децеребрационная ригидность и вегетативные нарушения
выживаемость составляет 20% - 5 степень
глубокая кома, акинетический мутизм, децеребрационная ригидность
выживаемость 10% - Пациента относят на степень выше, если выявляются сопутствующие системные заболевания такие, как артериальная гипертензия, сахарный диабет, атеросклероз, ХОБЛ, или вазоспазм при ангиографии.
- 1 и 2 степень оперируются незамедлительно при выявлении аневризмы.
- ≥ 3 степень лечатся консервативно до достижения 2 или 1 степени.
- Любая жизнеугрожающая гематома оперируется незамедлительно при любой степени по Хант-Хесс.
Шкала Фишер (Fischer)
Также оценивают риск развития вазоспазма, используя шкалу Фишер (Fischer), основанную на оценке количества крови при первичной КТ и на 5 день после САК. Наибольший риск по развитию вазоспазма имеют пациенты, у которых выявили локализованные сгустки, а также диффузные кровоизлияния слоем более 1 мм.
- 1 степень
нет субарахноидального или вентрикулярного кровоизлияния
вероятность симптоматического вазоспазма: 21% - 2 степень
диффузное субарахноидальное кровоизлияние толщиной <1 мм (в межполушарной щели, островковой или обводной цистерне)
нет сгустков крови
вероятность симптоматического вазоспазма: 25% - 3 степень
локальные сгустки и/или слой крови более >1 мм толщиной
+/- внутричерепная гематома или внутрижелудочковое кровоизлияние
вероятность симптоматического вазоспазма: 37% - 4 степень
нет или минимальное субарахноидальное кровоизлияние
имеется внутричерепная гематома или внутрижелудочковое кровоизлияние
вероятность симптоматического вазоспазма: 31%
Шкала Всемирной федерации нейрохирургов
Шкала Всемирной федерации нейрохирургов (WFNS (World Federation Neurologic Surgeon scale)) для оценки тяжести САК использует шкалу комы Глазго (ШКГ) и очагового неврологического дефицита.
Шкала Всемирной федерации нейрохирургов
- Степень 0
Неразорвавшаяся аневризма
Общая летальность 1% - Степень 1
Глазго 15 баллов и отсутствует очаговый дефицит
Общая летальность 5% - Степень 2
Глазго 13 – 14 балов и отсутствует очаговый дефицит
Общая летальность 9% - Степень 3
Глазго 13 – 14 балов и выявляется очаговый дефицит
Общая летальность 20% - Степень 4
Глазго 7 – 12 балов ± очаговый дефицит
Общая летальность 33% - Степень 5
Глазго 3 – 6 балов ± очаговый дефицит
Общая летальность 76%
Диагностика
- Компьютерная томография (КТ) - первоначальный метод исследования, что обусловленно простотой и доступности метода.
- Магнитно-резонансная томография (МРТ), МР ангиография - использование Flair изображения предпочтительнее для оценки субарахноидального пространства особенно впервые 12 часов. Метод чувствительнее и специфичности, чем КТ, но уступает КТ в связи с долгим временем сканирования.
- Цифровая Ангиография (ЦАГ) - золотой стандарт, максимально чувствительный и специфичный метод исследования.
- Люмбальная пункция (ЛП).
Компьютерная томография (КТ)
КТ является первоначальным исследованием, при помощи которого обязательно определить степень согласно шкалы Фишер (Fischer). Диагноз САК подозревается при наличии уплотнения субарахноидальных пространств.
Чувствительность метода снижается с течением времени (100% в течение первых 12 часов, 93% в течение 24 часов, 50% в течение 7 дней).
Распространение крови на при аневризматическом САК
- область виллизиева круга;
- базальная цистерна;
- сильвиева щель;
- между большими полушариями мозга;
- внутрижелудочковое кровоизлияние (обычно затылочный рог бокового желудочка - треугольное уплотнение).
Распространение крови при травматическом САК:
- Обычно сочетается с другими признаками ТЧМТ (отек, очаги ушиба, эпидуральные, субдуральные гематомы)
- Кровь расположена более поверхостно вокруг корковых структур
Магнитно-резонансная томография (МРТ)
Для оценки наличия крови в субарахноидальных пространств особенно в первые 12 часов используется FLAIR последовательность для определения, что проявляется гиперинтенсивным сигналом. SWI изображение чувствительна к продуктам распада гемоглобина.
На МР ангиографии и МР венографии можно выявить аневризму или другой источник кровоизлияния.
Минусы МРТ в сравнении с КТ:
- низкая доступность
- длительное время сканирования,
- сложность сканирования нестабильных и интубированных пациентов.
ЦАГ: ангиография
Цифровая субстракционная ангиография - это "золотой стандарт" в диагностике сосудистых патологии, даже при типичной картине на КТ или МРТ, перед оперативной манипуляцией выполняется цифровая ангиография, потому как данная диагностическая процедура оправдано так, как цифровая субстракционная ангиография имеет высокое пространственное разрешение и лучше визуализируются мелкие сосуды, шейку аневризмы и прилежащие сосуды. При помощи ЦАГ возможно получить информацию о питающих сосудах, а также отдифференцировать такие патологии, как артериовенозные мальформации (АВМ) и дуральные артериовенозные фистулы (ДАВФ). Кроме того эндоваскулярная диагностика может быть одновременно и лечебной манипуляций.
Лечение и прогноз
Лечение проводится в специализированном сосудистом центре в зависимости от причины САК
- Никардипин (в РФ не зарегистрирован) при среднем артериальном давлении > 130 мм рт. ст.
- Нимодипин используется для предотвращения спазма сосудов
- Окклюзия аневризмы, являющейся первопричиной
Артериальную гипертензию следует лечить, только если среднее артериальное давление > 130 мм рт. ст.; необходимо поддерживать эуволемию и применять никардипин (в РФ не зарегистрирован) внутривенно с титрованием дозы, как при внутримозговом кровоизлиянии ( Внутримозговое кровоизлияние). Больному назначается строгий постельный режим. Беспокойство и головную боль лечат симптоматически. Назначают слабительные для предотвращения запоров, вызывающих болезненный стул. Противопоказано применение антикоагулянтов и антиагрегантов.
При появлении клинических признаков острой гидроцефалии следует рассмотреть вопрос о проведении наружного вентрикулярного дренирования.
Аневризмы должны подвергаться эмболизации с целью снижения риска рецидива кровотечения. Для этого во время эндоваскулярной операции в аневризму вводятся разделяемые спирали. Альтернативный метод лечения при наличии доступа к аневризме – ее клипирование или создание обходного кровотока, особенно у больных с поддающимися хирургическому удалению гематомами или с острой гидроцефалией. Если больной в сознании, то большинство сосудистых нейрохирургов предпочитают делать операцию в первые 24 ч, чтобы минимизировать риск повторного кровотечения или вазоспазма с развитием инфарктов мозга. Если после субарахноидального кровоизлияния прошло более 24 ч, то некоторые нейрохирурги часто проводят операцию спустя не менее 10 дней; это снижает риск, связанный с формированием вторичной ишемии, но увеличивает риск повторного кровотечения и увеличения общей летальности.
Осложнения и тактика ведения
- повышение внутричерепного давления (ВЧД)
- часто требуется ВЧД мониторинг
- гидроцефалия - может потребоваться дренаж
- церебральный вазоспазм
- 3H (Гемодилюция, Гипертензия, Гиперволемия)
- блокаторы кальциевых каналов (нимодипин)
- эндоваскулярное вмешательство (внутриартериально введение вазодилятаторов (таких как NO) и/или баллонная ангиопластика)
- гипонатриемия
- коронарный спазм
- нейрогенный отек легких
Прогноз
Прогноз значительно зависит от:
- этиологического фактора субарахноидального кровоизлияния
- степени субарахноидального кровоизлияния
- наличия сопутствующей патологии
Дифференциальный диагноз
- псевдосубарахноидальное кровоизлияние
- бактериальный менингит
- туберкулезный менингит
- гранулематозный менингит
- нейросаркоидоз
Источники:
- 1. Oppenheim C, Domigo V, Gauvrit JY et-al. Subarachnoid hemorrhage as the initial presentation of dural sinus thrombosis. AJNR Am J Neuroradiol. 2005;26 (3): 614-7. AJNR Am J Neuroradiol (full text) - Pubmed citation
- 2. Van gijn J, Rinkel GJ. Subarachnoid haemorrhage: diagnosis, causes and management. Brain. 2001;124 (Pt): 249-78. doi:10.1093/brain/124.2.249 - Pubmed citation
- 3. Sohn CH, Baik SK, Lee HJ et-al. MR imaging of hyperacute subarachnoid and intraventricular hemorrhage at 3T: a preliminary report of gradient echo T2*-weighted sequences. AJNR Am J Neuroradiol. 2005;26 (3): 662-5. AJNR Am J Neuroradiol (full text) - Pubmed citation
- 4. Marder CP, Narla V, Fink JR et-al. Subarachnoid hemorrhage: beyond aneurysms. AJR Am J Roentgenol. 2014;202 (1): 25-37. doi:10.2214/AJR.12.9749 - Pubmed citation
- 5. Brant WE, Helms C. Fundamentals of Diagnostic Radiology. LWW. (2012) ISBN:1608319113. Read it at Google Books - Find it at Amazon
- 6. Berlit P. Diagnosis and treatment of cerebral vasculitis. Ther Adv Neurol Disord. 2010;3 (1): 29-42. doi:10.1177/1756285609347123 - Free text at pubmed - Pubmed citation
- Fisher CM, Kistler JP, Davis JM. Relation of cerebral vasospasm to subarachnoid hemorrhage visualized by computerized tomographic scanning. Neurosurgery 1980; 6(1): 1-9.
- Taneda M., et al, J Neurosurg., 84: 762 -8, 1996