В данной статье представлены рекомендации Британского торакального общества (BTS) по тактике ведения пациентов с легочными узлами [1] от 2015 года.
Важной информацией из данной рекомендации является:
- Для проведения повторного исследования узел должен составлять в размерах ≥⩾ 5мм или ⩾ 80mm3
- Сокращение периода повторного исследования до одного года для солидных узлов (5-6 мм).
- Данное руководство предусматривает две модели прогнозирования малигнизации при оценке легочных узлов.
- Данная рекомендация подходит, как к случайно выявленным узлам, так и к узлам выявленные в момент скрининга.
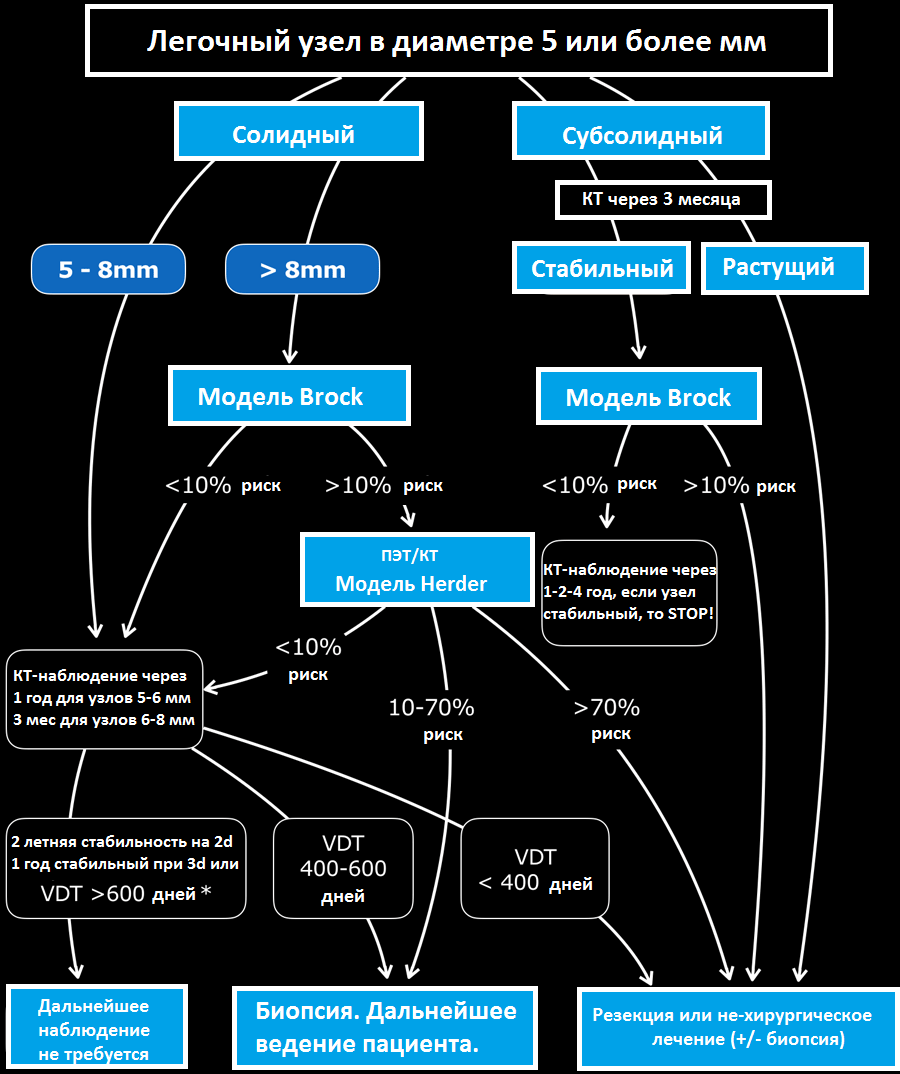
Представлена схема тактики ведения пациента, согласно рекомендациям Британского торакального общества.
Шаг 1
Повторное исследование не требуется, если узел в размерах < 5mm и для узлов, в которых присутствуют паттерн доброкачественной кальцификации и для таких типичных узлов, как гамартомы и перифиссуральные узлы.
Шаг 2
Повторное исследование требуется, если узел в размерах более, чем 5 мм. Принято разделять узлы на солидные и субсолидные (частично солидные и по типу матового стекла).
Шаг 3
Используйте модель Brock для оценки риска малигнизации солидных узлов в размерах более 8 мм и субсолидных узлов, которые стабильны в размерах в течение трех месяцев.
Шаг 4
Используйте модель Herder в случае, если требуется ПЭТ/КТ для оценки узла.
При использовании волюметрии повторные исследования проводятся в течение года, а при оценке узла в 2D режиме повторные исследования проводятся в течении 2 лет согласно рекомендациям BTS.
Узлы, которые в течение повторных исследований в размерах уменьшились более чем на 25%, рассматривают, как стабильные. Относите узлы к стабильным только, если показатель удвоения объема составляет >600 дней, при оценке волюметрии.
Оценка риска развития рака, основана на сравнении полученного и предшествующего исследования, используя (VDT-volume double time) показатель удвоения объема за период времени.
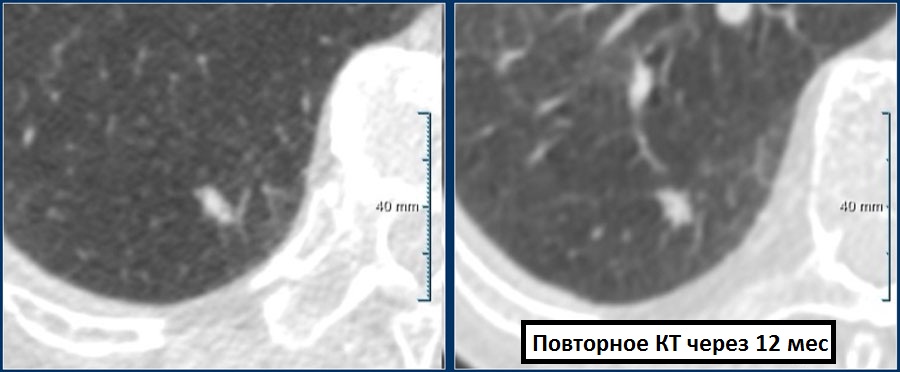
Пример 1
Одиночный солидный узел с не-спикулообразными контурами размерами 7 мм (162 мм3), визуализирующийся в нижней доле правого легкого, у 55-летнего мужчины, в семейном анамнезе которого нет онкологических особенностей, но при этом определяется незначительная эмфизема.
Последующее наблюдение показало долгосрочную стабильность: 7 мм (146 мм3) в течение 12 месяцев.
Пациенту не требуется дальнейшее КТ наблюдение.
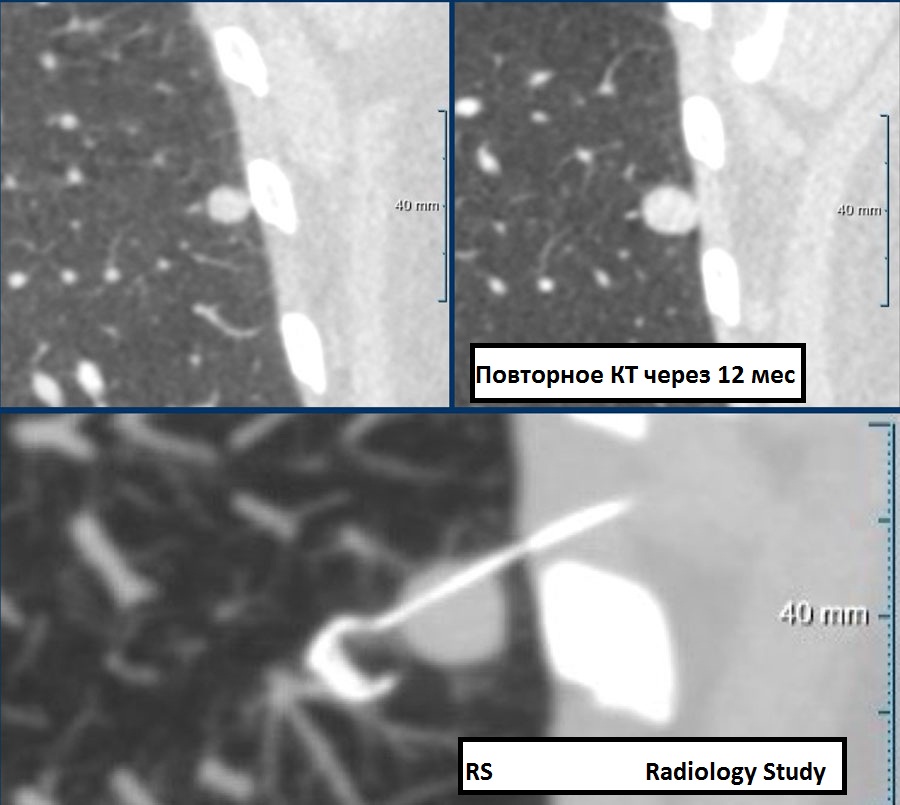
Пример 2
Одиночный солидный узел с не-спикулообразными контурами, размером 9 мм (362 мм3), визуализирующийся в нижней доле левого легкого у 75-летней женщины, у которой нет эмфиземы и в семейном анамнезе которой нет онкологических особенностей.
Прогноз риска малигнизации при помощи модели Brock составил 6.3%. Соответственно, данной пациентке требуется КТ наблюдение через 3 месяца, на котором узел оценен, как погранично стабильный, но при повторном исследовании на 12 месяц был запечатлен очевидный рост с показателем удвоения объема за период времени (VDT-volume double time) <400 дней.
После клиновидной резекции был установлен гистологически диагноз – карциноид.
Вы можете скачать калькулятор для модели Brock, модели Herder и для расчёта VBT. Ссылка.
С помощью калькулятора возможно:
1 - рассчитать вероятность малигнизации по модели Brock
2 - рассчитать вероятность малигнизации по модели Herder
3 - рассчитать VBT (Volume doubling time).
Вы также можете установить на своё iOS и Android устройство.
По данным руководства BTS измерения узлов допускаются, как в 2D режиме, так и при использовании 3D волюметрии.
Обратите внимание, что при 2D измерении используется максимальный диаметр, а не среднее значение между диаметром в короткой и длинной оси, как в методе Fleischner.
В случае обнаружении множественных солидных легочных узлов, оценивайте риск и планируете последующую стратегию по наибольшему в размерах узлу.
Рост узла определяется, как увеличение в объеме на ≥25%.
Когда увеличение объема менее чем 25%, то узел относят к стабильным.
Примечания по использованию руководства по BTS для легочных узелов
- Руководство распространяется на субъектов ⩾18 лет.
- Получить тонкий срез КТ <1,25 мм и максимальное использование интенсивность-проекция (MIP) для того, чтобы увеличить обнаружение конкреций.
- В случае обнаружении множественных солидных легочных узлов, оценивайте риск и планируете последующую стратегию по наибольшему в размерах узлу.
- Когда оценка объема узла недоступна, то узел измеряется вручную, и за основной размер берется диаметр узла.
- При использовании объемной оценки узла рекомендовано наблюдение в течении 12 месяцев, в то время, как при измерении в ручном режиме рекомендовано наблюдение в течение 24 месяцев.
- Узлы размером < 5 мм / < 80 мм3 не требуют последующих наблюдений.
- Узлы, уменьшенные в объеме <25% , следует рассматривать, как стабильными. После рекомендованных повторных исследований данные узлы не наблюдаются.
- Относите узлы к стабильным только, если показатель удвоения объема за период времени (VDT-volume double time) составляет >600 дней (обязательно высчитан при использовании волюметрии) или по данным повторных КТ в зависимости от особенностей пациента.
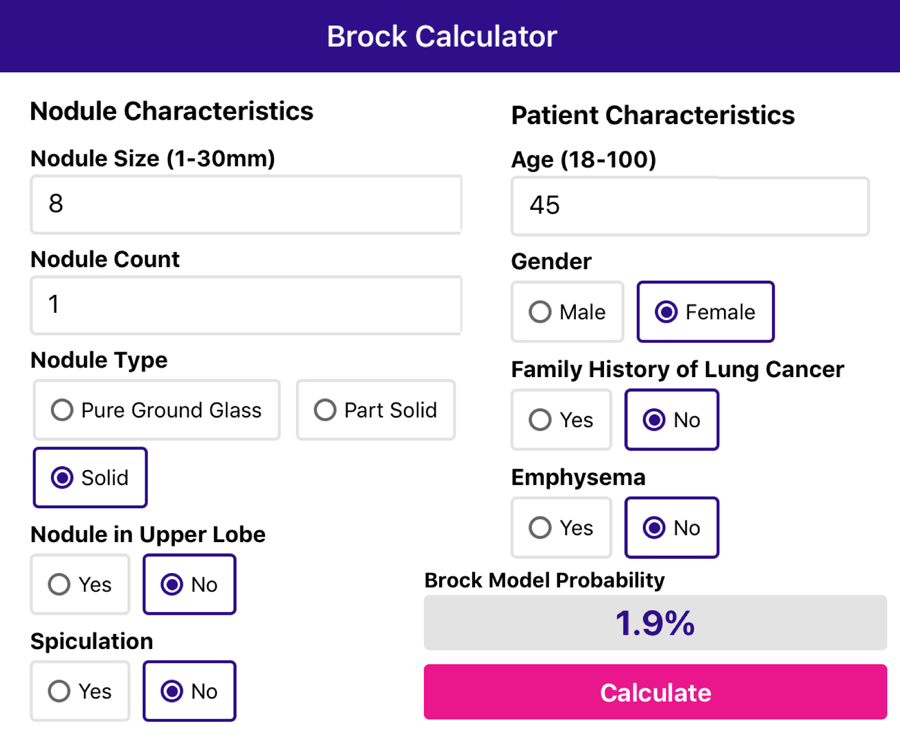
Модель Brock
McWilliams и коллеги разработали модель Brock для прогнозирования риска развития злокачественных новообразований легких [2].
Используйте приложение, чтобы заполнить характеристики узла и характеристики пациента, и оно рассчитает риск малигнизации.
Представлен клинический пример 45-летней женщины с солидным узлом без спикулообразных контуров, диаметром 8 мм, не расположенным в верхней доле.
Нет семейной истории рака легких и эмфиземы нет.
Приложение оценивает риск малигнизации в 1,9%.
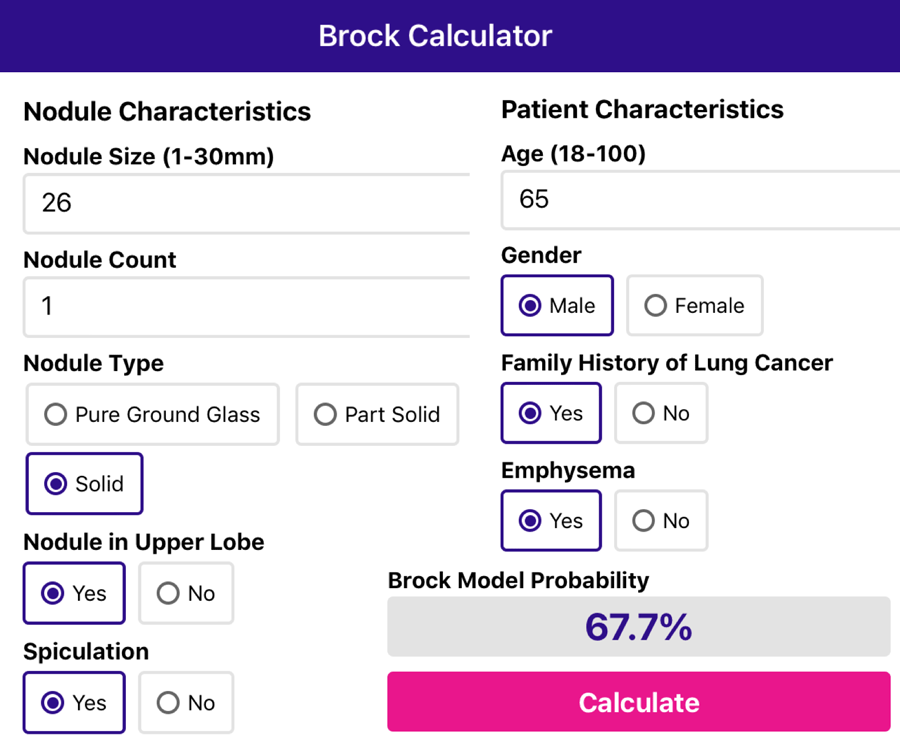
Еще один клинический пример 65-летнего мужчины с 26 мм солидным узлом, со спикулообразными контурами, расположенным в верхней доле.
Есть семейная история рака легких и эмфиземы.
Приложение рассчитывает риск малигнизации в 67,7%.
Модель Herder
Если риск малигнизации по модели Brock составил ≥10%, то риск малигнизации узла нужно оценить, используя модель Herder. В модели Herder используются данные ПЭТ/КТ, согласно руководству британскому торакальному обществу.
Для вычисления риска малигнизации калькулятор потребует от Вас:
- Данные пациента: возраст, статус курильщика, есть ли в анамнезе рак экстра-торакальной локализации.
- Характеристика узла: размер, верхняя доля, спикулы.
- ФДГ-активность накопления: нет, слабо, умеренно, интенсивно.
Данная модель показала превосходную эффективность [3], хотя эффективность ограничена для субсантиметровых узлов за счет разрешения ПЭТ/КТ.
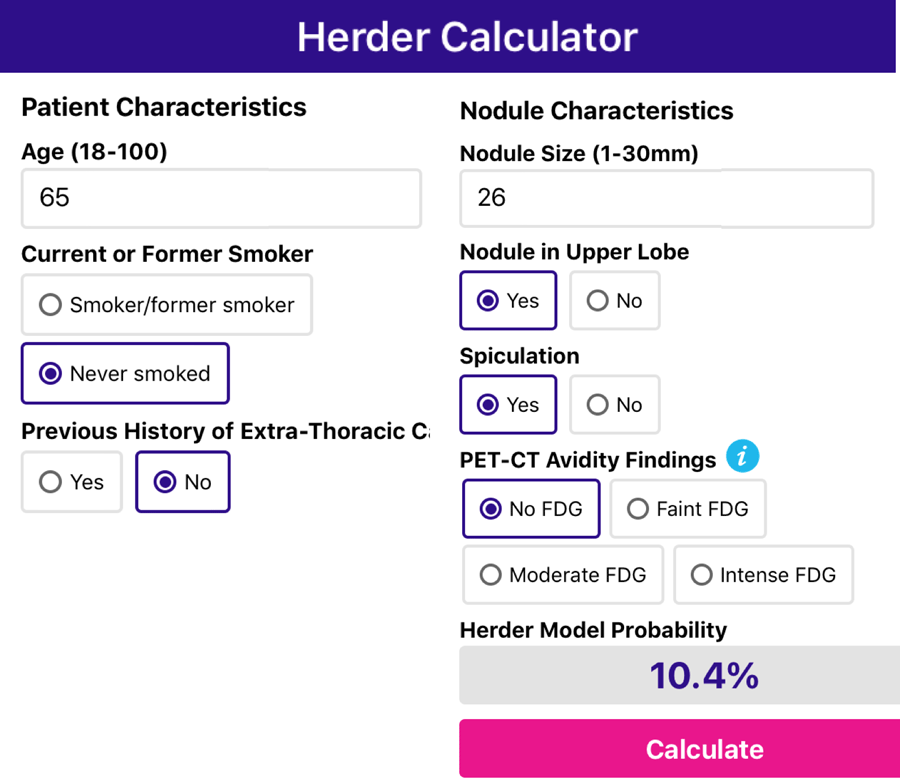
Представлен пример использования модели Herder по данным 65 летнего пациента, к которому применяли выше модель Brock. Обратите Ваше внимание на тот факт, что риск малигнизации снизился с 67,7% до 10,4%, обусловленный тем, что нет накопления ФДГ в узле.
Узлы/узелки, расположенные по ходу плевры (ППУ-пери-фиссуральные узлы)
Узлы/узелки, расположенные по ходу плевры (ППУ-пери-фиссуральные узлы), вероятнее всего, являются внутрилегочными лимфатическими узлами.
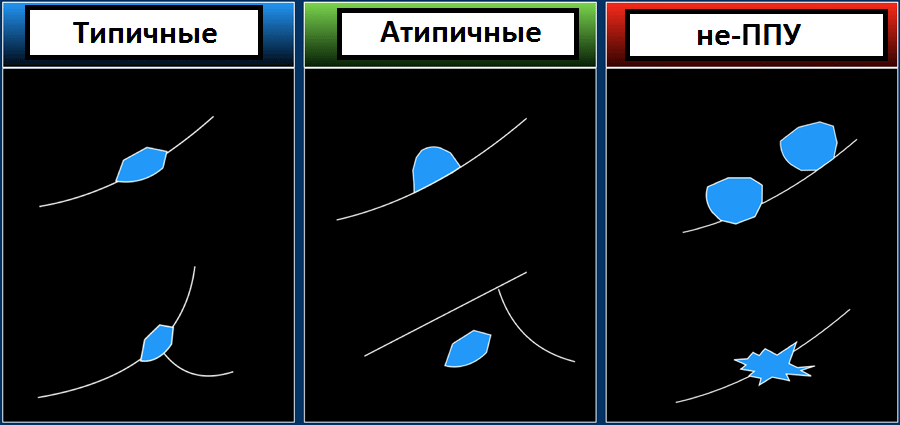
Морфологически данные узлы/узелки солидные, однородные, овальной, вытянутой или трехгранной формы с гладкими краями.
Их расположение в пределах до 15 мм от плевры или междолевой щели.
Выделяют типичные и атипичные пери-фиссуральные узлы. Иногда наблюдается увеличение пери-фиссуральных узлов в размере, что связывают с малигнизацией, но это не результат злокачественного процесса, а является внутрилегочным лимфатическим узлом.
Типичные
Из 919 типичных и атипичных узлов/узелков, расположенных по ходу плевры, не один ни малигнизировался в течении 5,5 лет. Данный факт подтверждает в своем исследовании Ahn и соавт. , которое продлилось в течении 5,5 лет.
В современном руководстве указано, что КТ-контроль не требуется, если:
- узелки перифессурально расположены
- другое юкстаплевральное расположение
- это внутрилегочный лимфатический узел
В выше перечисленных случаях не требуется контроль даже, если размер узла/узелка составляет более 6 мм. Изображение предоставлено Ref [4].
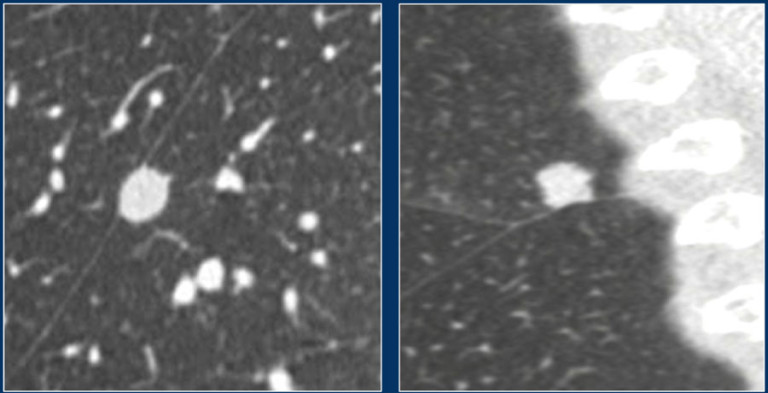
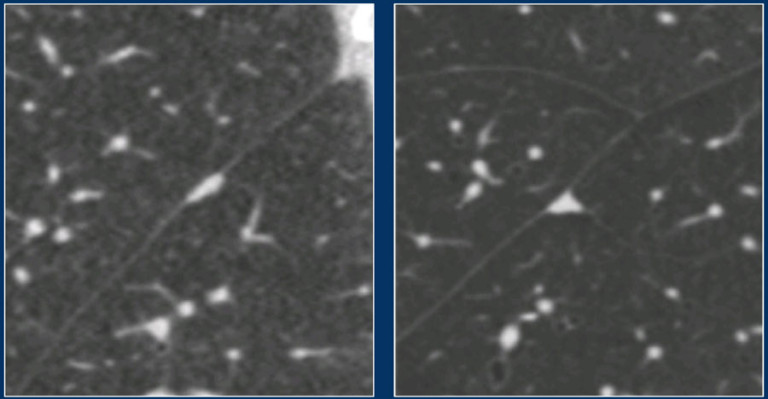
Образования, не являющиеся узелками по ходу плевры
На изображениях показаны образования, не соответствующие критериям узелков по ходу плевры. Эти образования верифицированы как метастаз гепатоцеллюлярной карциномы (слева) и аденокарциномой (справа).
Источники:
Radiology Assistant
1 - BTS Guidelines for the Investigation and Management of Pulmonary Nodules by Callister et al. Thorax 2015;70:ii1-ii54. DOI:10.1136/thoraxjnl-2015-207168
2 - Probability of cancer in pulmonary nodules detected on first screening CT by McWilliams et al. N Engl J Med 2013;369:910-9.
3 - Clinical prediction model to characterize pulmonary nodules: validation and added value of 18F-fluorodeoxyglucose positron emission tomography. by Herder et al. Chest 2005;128:2490-6