Пузырно-мочеточниковый рефлюкс - патогенетический термин, отражающий процесс ретроградного заброса мочи из мочевого пузыря в верхние мочевые пути (мочеточник, лоханку, чашечки).
Эпидемиология
Заболеваемость инфекцией мочевыводящих путей составляет 8% у женщин и 2% у мужчин (2). Из всех детей, пораженных инфекцией мочевыводящих путей, пузырно-мочеточниковый рефлюкс выявляется ~ в 25-40% случаев.
Патология
При данной патологии ток мочи приобретает ретроградное направление, вследствие несостоятельности клапанного механизма пузырно-мочеточникового сегмента, - забрасывается в мочеточник в фазу накопления мочи (пассивный рефлюкс), в фазу изгнания мочи (активный рефлюкс) или в обе фазы (смешанный рефлюкс).
Клинические проявления
Характерной клинической картины ПМР нет. Выявленные мочевая инфекция, пиелонефрит, АГ, почечная недостаточность во многих случаях являются осложнениями ПМР.
Данный диагноз чаще подозревается после того, как доказана инфекция мочевыводящих путей, особенно, у детей.
Пузырно-мочеточниковый рефлюкс может быть изолированной патологией или ассоциироваться с другими врожденными аномалиями:
- клапан задней уретры
- удвоенная чашечно-лоханочная система
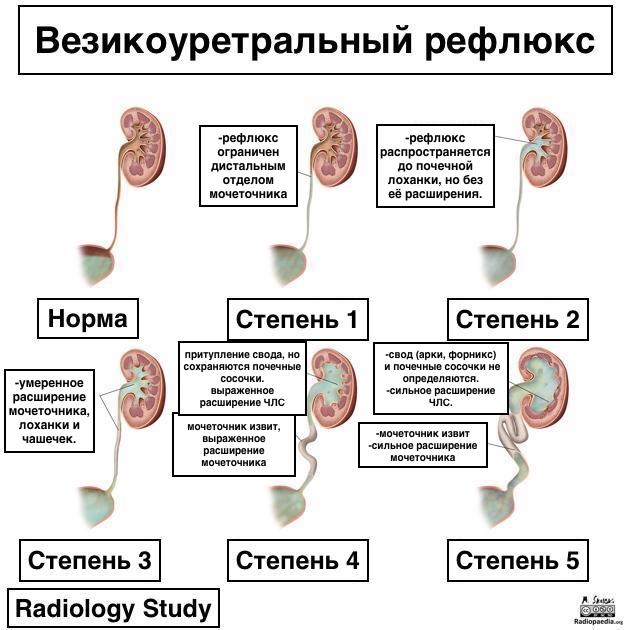
Классификация
Везикоуретральный рефлюкс по классификации разделяется на 5 степеней.
Степень 1
- рефлюкс ограничен дистальным отделом мочеточника
- расширения нет.
Степень 2
- рефлюкс распространяется до почечной лоханки, но без её расширения.
Степень 3
- умеренное расширение мочеточника, лоханки и чашечек.
Степень 4
- мочеточник извит
- выраженное расширение мочеточника
- притупление свода (арок, форникса), но сохраняются почечные сосочки.
Степень 5
- мочеточник извит (элонгация - коленообразный изгиб)
- сильное расширение мочеточника
- свод (арки, форникс) и почечные сосочки не определяются (2).
NB!
Каждая сторона мочеполовой системы может иметь различные степени везикоуретрального рефлюкса.
Смотрите примеры здесь.
Радиографические находки:
Методом выбора является микронная цистоуретрография, котороя однако требует катетеризации мочевого пузыря, что вызывает дискомфорт пациенту, а также так, как данное исследование является флюороскопическим, то также не забываете о лучевой нагрузке, которая обусловлена качеством оборудования и техникой выполнения.
Другие методы исследования:
- Радионуклидные методы исследования
- УЗИ
- МР-цистография
Микционная цистоуретрограмма
Микционная цистоуретрограмма выполняется только после того, как подтверждена инфекция мочевыводящих путей в особенности у детей до 6 лет (3).
Данная методика позволяет определить:
- наличие и степень пузырно-мочеточникового рефлюкса
- отдифференцировать активный, пассивный рефлюкс (см. патология)
- наличие анатомических аномалий.
Ультразвуковое исследование
Ультразвуковое исследование должно дополнять микционную цистоуретрограмму так, как позволяет оценить почечную паренхиму на наличие рубцов и аномалий.
При помощи ультразвукового исследования с контрастированием мочевого пузыря (контраст, содержащий микропузырьки) возможно оценить дистальные отделы мочеточников.
Радионуклидное исследование
При помощи радионуклидного исследования (цистография) рефлюкс также может оценен по степеням, хотя и менее точно. Так как не существует общепринятой классификации степеней рефлюкса для прямой радионуклидной цистографии большинство диагностов используют 3 термина: умеренная, средняя, высокая (2).
Преимуществом ядерной цистографии является более низкая доза лучевой нагрузки, что делает ее отличным инструментом для скрининга пациенток детородного возраста и для повторных исследований за пациентами обоих полов.
Недостатками ядерной цистографии являются трудность распознавания важного сопутствующего заболевания мочевого пузыря (например, дивертикула мочевого пузыря), а также трудность визуализации мужской уретры и отсутствие пространственного разрешения.
Магнитно-резонансная томография
МР цистоуретрография находятся в стадии разработки, но есть главное преимущество методики - это отсутствие ионизирующего излучения и одновременной визуализации почечной паренхимы (3), что позволяет оценить паренхиму наличие рубцов и аномалий.
Лечение и прогноз
Значимый везикулоуретеральный рефлюкс, если его во время не начать лечить, может привести к рецидивирующим инфекциям мочевыводящих путей, рубцеванию почек и, в конечном итоге, почечной недостаточности (рефлюкс-нефропатия).
В лечении рефлюкса низких степеней прибегают обычно антибактериальной терапии.
Хирургическая реимплантация в качестве лечения рефлюкса
более высоких степеней направлена на снижение частоты рефлюксной нефропатии.
Эндоскопическое лечение заключается в малоинвазивной трансуретральной подслизистой инъекции биоимплантов под устье мочеточника.
Источники:
- 1. Berrocal T, López-pereira P, Arjonilla A et-al. Anomalies of the distal ureter, bladder, and urethra in children: embryologic, radiologic, and pathologic features. Radiographics. 22 (5): 1139-64. Radiographics (full text) - Pubmed citation
- 2. Lim R. Vesicoureteral reflux and urinary tract infection: evolving practices and current controversies in pediatric imaging. AJR Am J Roentgenol. 2009;192 (5): 1197-208. doi:10.2214/AJR.08.2187 - Pubmed citation
- 3. Vasanawala SS, Kennedy WA, Ganguly A et-al. MR voiding cystography for evaluation of vesicoureteral reflux. AJR Am J Roentgenol. 2009;192 (5): W206-11. doi:10.2214/AJR.08.1251 - Pubmed citation
- 4. Kessler RM, Altman DH. Real-time sonographic detection of vesicoureteral reflux in children. AJR Am J Roentgenol. 1982;138 (6): 1033-6. AJR Am J Roentgenol (abstract) - Pubmed citation
- 5. Wolfgang H. Cerwinka, Jonathan D. Kaye, Hal C. Scherz, Andrew J. Kirsch, J. Damien Grattan-Smith. Radiologic Features of Implants After Endoscopic Treatment of Vesicoureteral Reflux in Children. (2012) American Journal of Roentgenology. 195 (1): 234-40. doi:10.2214/AJR.09.3790 - Pubmed