Перелом зуба осевого позвонка - это перелом зуба аксиса, обусловленный резким сгибанием шеи.
Эпидемиология:
Перелом зуба шейного позвонка наиболее часто диагностируемое повреждение верхней части шейного отдела позвоночника и составляет 11—13% всех повреждений шейного отдела позвоночника.
Патология:
Перелом обусловлен переразгибанием, чрезмерным сгибанием или наклоном в сторону. При остеопорозе чаще наблюдается II тип переломов и последующее несращение отломков.
Клинические проявления
Типичные симптомы:
- Боль в шее
- Неврологическая симптоматика возникает редко
- У 41% пациентов имеются повреждения головы, лица или другие повреждения
- Большинство пациентов не могут сесть из положения лежа без помощи рук, особенно при переломе тел позвонков у ребенка.
Последствия перелома шейного позвонка:
- Сдавление позвоночных артерий с симптомами поражения ствола мозга; повреждение спинного мозга наблюдается очень редко (при оскольчатых переломах со смещением).
Классификация
Классификация Anderson and D'Alonzo

Сравнение классификаций Anderson and D'Alonzo и Roy-Camille
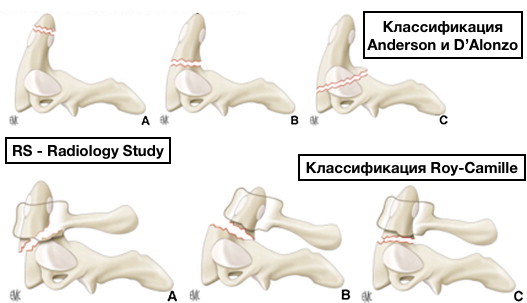
Классификация
Классификация Anderson и D'Alonzo
Наиболее широко используемая классификация.
- I тип (8%): косой перелом через верхушку зуба с отрывом крыловидной связки - стабильный (потенциально нестабильный).
- II тип (59%): перелом основания зуба - нестабильный.
- III тип (33%): перелом распространяется на тело позвонка (фактически перелом отростков шейного позвонка), может быть стабильным или нестабильным (горизонтальный перелом верхней трети более стабильный, чем косой перелом, направленный кпереди, в средней и нижней трети позвонка).
Классификация Roy-Camille
Классификация Roy-Camille учитывает плоскость разрушения. В целом передние косые переломы считаются более стабильными, чем задние косые переломы.
- I тип: косой линейный перелом. Линия перелома отклонена кпереди. Смещение зуба в переднем направлении.
- II тип: косой линейный перелом. Линия перелома отклонена кзади. Смещение зуба в заднем направлении.
- III тип: горизонтальный перелом. Смещение зуба возможна, как в переднем, так и в заднем направлении.
Радиологические находки:
Рентгенография
- Визуализация линии перелома
- Выявление непрямых признаков, таких как смещение зуба, особенно кзади говорит о необходимости ношения корсета при переломе позвонка
- Расширение тени предпозвоночных мягких тканей часто является единственным признаком перелома зуба (довольно специфичный, но не очень чувствительный признак).
КТ
- Многослойная КТ в горизонтальной проекции с тонкими срезами (1 мм)
- Реконструкция в режиме костного окна с высоким разрешением в сагиттальной и фронтальной плоскостях
- Линия перелома
- Степень смещения.
МРТ
Т1-взвешенное изображение (сагиттальная, фронтальная проекции):
- Визуализация перелома и степени смещения
- Целостность связок (особенно крыловидных связок).
Т2-взвешенное изображение, последовательность STIR (сагиттальная проекция):
- Визуализация костного мозга и отека мягких тканей и/или повреждения окружающих мягких тканей
- Это помогает дифференцировать острое повреждение от хронического несращения
- МРТ позволяет также выявить патологию спинного мозга (отек, некроз, кровотечение, повреждение)
- Отрыв позвоночной артерии как одно из последствий перелома шейного позвонка.
Тактика лечения:
В зависимости от степени перелома позвонка.
Дифференциальный диагноз:
- Зубовидная кость
- Врожденная аномалия, при которой зуб не срастается с телом осевого позвонка
- Отсутствует расширение тени мягких тканей, характерна округлая или овальная форма, ровный контур компактного вещества
- Нет травмы в анамнезе, отсутствуют клинические признаки
- Субдуральный синостоз
- Может сохраняться до подросткового возраста
- Подвывих при ревматоидном артрите
- Разрушение зуба в результате артрита, что приводит к подвывиху или нестабильности
- Анамнез
- Вторичный псевдоартроз при хроническом переломе
- Склеротическое кольцо
Источник:
- 1. Sayama CM, Fassett DR, Apfelbaum RI. The utility of MRI in the evaluation of odontoid fractures. J Spinal Disord Tech. 2008;21 (7): 524-6. doi:10.1097/BSD.0b013e31815adeb5 - Pubmed citation
- 2. Hsu WK, Anderson PA. Odontoid fractures: update on management. J Am Acad Orthop Surg. 2010;18 (7): 383-94. Pubmed citation
- 3. Jea A, Tatsui C, Farhat H et-al. Vertically unstable type III odontoid fractures: case report. Neurosurgery. 2006;58 (4): E797. doi:10.1227/01.NEU.0000208555.34661.CD - Pubmed citation
- 4. Barker L, Anderson J, Chesnut R et-al. Reliability and reproducibility of dens fracture classification with use of plain radiography and reformatted computer-aided tomography. J Bone Joint Surg Am. 2006;88 (1): 106-12. doi:10.2106/JBJS.D.02834 - Pubmed citation
- 5. Pal D, Sell P, Grevitt M. Type II odontoid fractures in the elderly: an evidence-based narrative review of management. Eur Spine J. 2011;20 (2): 195-204. doi:10.1007/s00586-010-1507-6 - Free text at pubmed - Pubmed citation
- 6. Roy-Camille R, Saillant G, Judet T et-al. Factors of severity in the fractures of the odontoid process (author's transl). Rev Chir Orthop Reparatrice Appar Mot. 1981;66 (3): 183-6. Pubmed citation.