
Данный глоссарий является третьим изданием глоссария, подготовленным членами общества Флейшнера, и рекомендуется при описании рентгенографии (1) и КТ (2) органов грудной полости, соответственно. Стимулом к объединению и обновлению предыдущих версий послужило осознание того, что с последними разработками в области визуализации появились новые термины, и устарели другие, а значение некоторых изменилось. Цель последнего глоссария пояснить те термины, значение которых проблематично для восприятия. Термины и методики, не используемые исключительно в торакальной визуализации, не включены.
Термины и изображения стоят в порядке, в котором идут в оригинальной статье: Fleischner Society: Glossary of Terms for Thoracic Imaging David M. Hansell, Alexander A. Bankier, Heber MacMahon, Theresa C. McLoud, Nestor L. Müller, Jacques Remy Author Affiliations Published Online:Mar 1 2008 https://doi.org/10.1148/radiol.2462070712
Ацинус
Анатомия:
-Ацинус является структурной единицей легкого дистальнее терминальной бронхиолы, состоящий из респираторных бронхиол первого-третьего порядков и содержащий альвеолярные протоки и альвеолы. Это самая большая структурная единица, в которой все элементы участвуют в газообмене. Размеры составляют приблизительно 6-10 мм в диаметре. Одна вторичная легочная долька содержит от 3 до 25 ацинусов (4).
Рентгенография и компьютерная томография (КТ):
-На рентгеновских снимках и КТ ацинусы в норме не определяются, но ацинарные артерии иногда можно выявить на КТ при сканировании тонкими срезами. При накоплении патологического субстрата в ацинусах на рентгенограммах и КТ органов грудной полости возможно визуализировать, как плохо очерченные узелковые уплотнения. (Смотри также узлы).
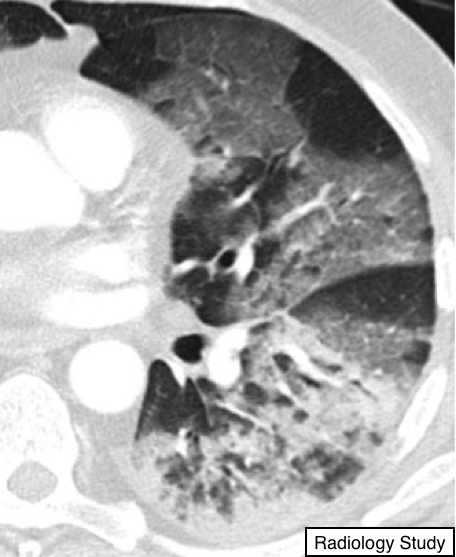
Рис.1. Аксиальная КТ пациента с острой интерстициальной пневмонией.
Острая интерстициальная пневмония или ОИП
Патология:
-Под термином острая интерстициальная пневмония имеют в виду диффузное альвеолярное поражение неизвестной этиологии. Острая фаза характеризуется отеком и формированием гиалиновых мембран. В поздней фазе происходит организация воздушных и/или интерстициальных пространств (5). Гистологическая картина неотличима от картины острого респираторного дистресс-синдрома.
Рентгенография и компьютерная томография (КТ):
В острую фазу определяются двухсторонние изолированные уплотнения по типу «матового стекла» (6), чаще с не вовлеченными в патологический процесс отдельными дольками, что придает легкому вид «географической карты». Также возможно выявить консолидацию в патологически измененном легком (рис.1)
В фазе организации визуализируются нарушение архитектоники, тракционные бронхоэктазы, кисты и ретикулярные уплотнения (7).
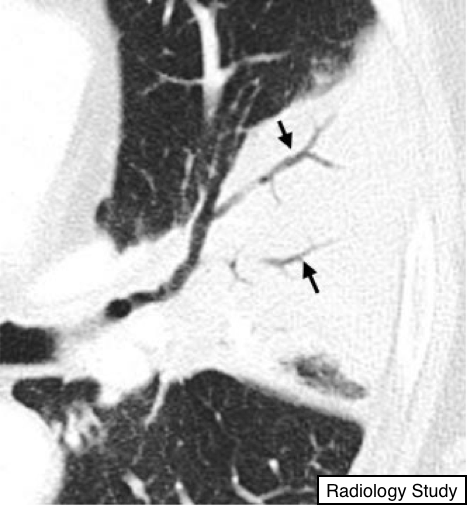
Рис. 2 На аксиальной КТ визуализируется симптом воздушной бронхограммы – бронхи, заполненные воздухом на фоне уплотнения легочной паренхимы.
Воздушная бронхограмма
Рентгенография и компьютерная томография (КТ):
При симптоме воздушной бронхограммы визуализируются бронхи, заполненные воздухом (слабое поглощение), на фоне непрозрачной(сильное поглощение), безвоздушной легочной ткани (рис.2).
При данном симптоме присутствует проходимость (а) проксимальных дыхательных путей и отсутствует (b) альвеолярный воздух в результате абсорбции (ателектаза) или замены на патологический субстрат (например, пневмония), или комбинации этих процессов. В редких случаях наблюдается исчезновение воздушности при интерстициальной экспансии (например, лимфома) (8).
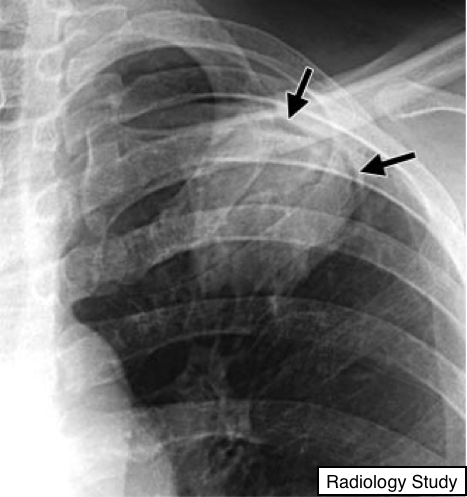
Рис. 3 На рентгенограмме определяется симптом воздушного полумесяца у пациента с мицетомой.
Симптом воздушного полумесяца
Рентгенография и компьютерная томография (КТ):
Симптом воздушного полумесяца проявляется скоплением воздуха полулунной формы, которое отделяет стенку полостного образования от внутреннего содержимого (рис 3).
Симптом воздушного полумесяца встречается при колонизации Аспергилл полостей, существовавших ранее, или ретракции инфарктной ткани легкого при ангиоинвазивном аспергиллезе (9,10). Однако, визуализация данного симптома возможно и при других патологических состояниях, в их числе туберкулез, гранулематоз Вегенера, внутриполостное кровоизлияние и рак легких.
(См. также мицетома.)
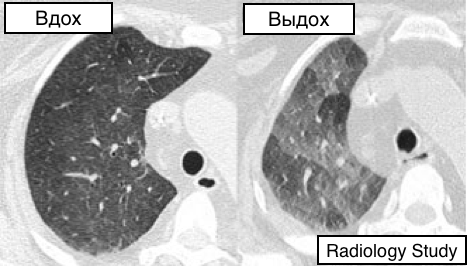
Рис. 4 На аксиальных КТ выполненной на вдохе и выдохе определяется воздушная ловушка.
Воздушная ловушка
Патофизиология:
- Воздушная ловушка - это задержка воздуха в отделах легочной ткани, дистальнее обструкции (обычно, частичной).
Компьютерная томография (КТ):
Воздушная ловушка визуализируется на экспираторных КТ, как участок пониженной плотности и уменьшенный в объеме. Проведение инспираторно-экспираторной компьютерной томографии дает возможность отдифференцировать диффузный и локальный процесс (11, 12) (рис.4). Порой проблематично отдифференцировать участки сниженного поглощения при гипоперфузии в следствие окклюзии сосудов (например, хроническая тромбоэмболия) (13). (Смотри также паттерн мозаичной плотности).
Воздушное пространство
Анатомия.
- Воздушное пространство является газосодержащей частью легкого, включая респираторные бронхиолы, но исключая чисто проводящие дыхательные пути, такие как терминальные бронхиолы.
Рентгенография и компьютерная томография (КТ):
- Данный термин используется в сочетании с такими терминами, как консолидация, уплотнение, узелки для того, чтобы определить заполнение воздушного пространства патологическим содержимым (14).
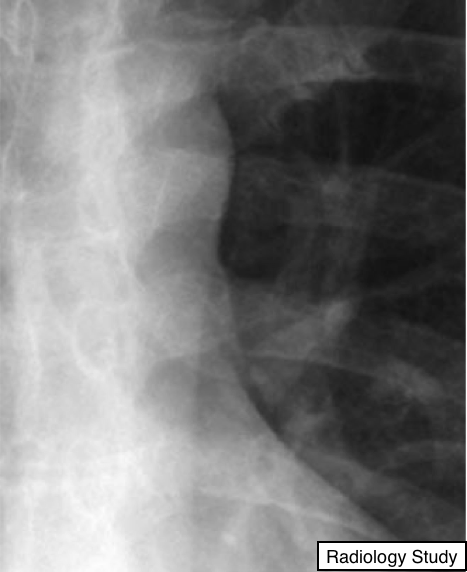
Рис. 5 На рентгенограмме представлено аорто-пульмональное окно.
Аорто-пульмональное окно
Анатомия:
-Аорто-пульмональное окно – область средостения, отграниченная спереди-восходящей аортой, сзади- нисходящей аортой, сверху-дугой аорты, снизу-левой легочной артерией, медиально- артериальной связкой, латерально- плеврой и левым легким (15,16).
Рентгенография и компьютерная томография (КТ):
-Аорто-пульмональное окно может визуализироваться на рентгенограмме в прямой проекции, как фокальная вогнутость по левому контуру тени средостения ниже аорты и выше левой легочной артерии (рис. 5), соответственно.
Внешний вид окна варьируется в зависимости от отклонения аорты. Аорто-пульмональное окно является типичной локализацией лимфаденопатии при воспалительных и неопластических процессах.
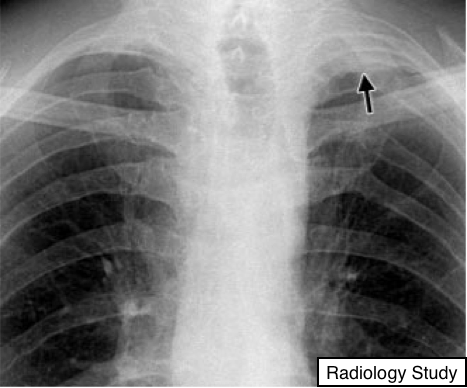
Рис. 6 На рентгенографии представлен апикальный фиброз (указано стрелкой).
Апикальный фиброз
Патология:
Рентгенография и компьютерная томография (КТ):
Апикальный фиброз обычно определяется как однородное мягко-тканное уплотнение на верхушке легкого (с одной или с обоих сторон), с четкойнеровной нижней границей (рис 6). Толщина варьируется в диапазоне до 30 мм (17). Апикальный фиброз иногда имитирует верхушечную консолидацию на поперечных компьютерных томограммах.
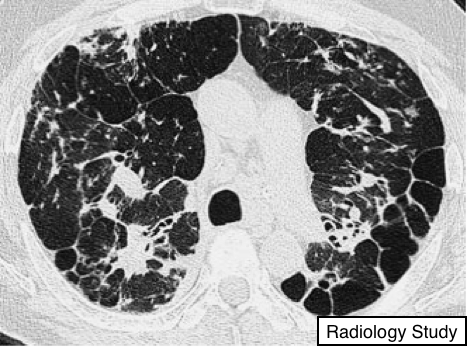
Рис.7 На аксиальной КТ визуализируется нарушение архитектоники, обусловленное фиброзом легких.
Нарушение архитектоники
Патология:
Под нарушением архитектоники понимают нарушение нормальной анатомии бронхов, сосудов, щелей и перегородок, что чаще всего обусловлено диффузными и локальными заболеваниями, к которым, например, относится интерстициальный фиброз.
Компьютерная томография (КТ):
Анатомия легких имеет искаженный вид, что обычно ассоциируется с легочным фиброзом (рис. 7) и сопровождается уменьшением легких в объеме.
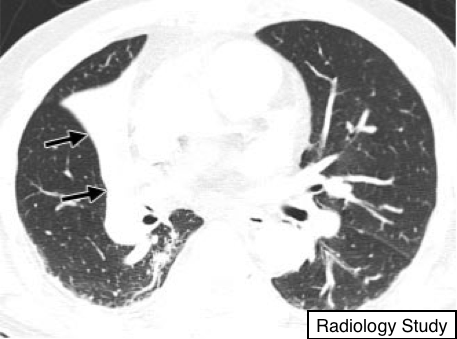
Рис.8 На аксиальной КТ определяется ателектаз средней доли (указано стрелками).
Ателектаз
Патофизиология:
Ателектаз – это снижение воздушности всего легкого или его части (20). Одним из самых распространенных механизмов является потеря воздушности дистальнее уровня обструкции дыхательных путей (например, эндобронхиальная неоплазия) (21). Синоним коллапс часто используется наравне с ателектазом, в особенности когда ателектаз выраженный (тяжелый) или сопровождается очевидным повышением непрозрачности легочной паренхимы.
Рентгенография и компьютерная томография (КТ):
Наблюдается уменьшение объема, что сопровождается увеличением непрозрачности (рентгенография) или плотности (КТ) в пораженной части легкого (рис. 8). Ателектаз часто ассоциируется с патологическим смещением щелей, бронхов, сосудов, диафрагмы, сердца или средостения (22). Распределение может быть, как долевое, сегментарное или субсегментарное. Ателектаз часто описывают такими дескрипторами, как линейный, дискоидный или пластинчатый. (смотри также линейный ателектаз, округлый ателектаз).
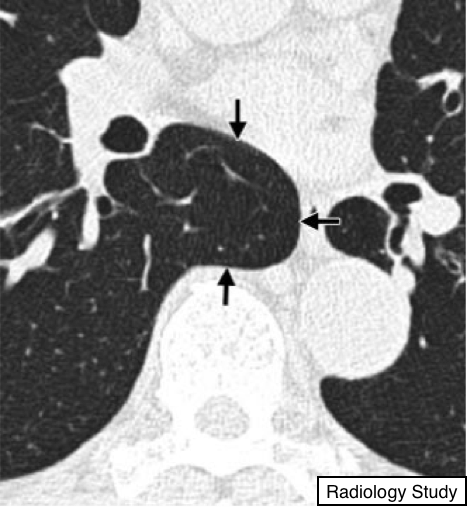
Рис.9 На аксиальной КТ представлены границы (указаны стрелками) азигоэзофагеального кармана.
Азигоэзофагеальный карман.
Анатомия:
-Азигоэзофагеальный карман - это правый задний карман в средостении, в который выступает верхушка нижней правой доли легкого. Карман ограничен: сверху- дугой непарной вены, сзади- непарной веной и плеврой, прилежащей к позвоночному столбу, медиально- пищеводом и прилежащими к нему структурами.
Рентгенография и компьютерная томография (КТ):
-На рентгенограмме органов грудной полости в прямой проекции азигоэзофагеальный карман определяется, как вертикально ориентированная, ограниченная область между нижней долей правого легкого и прилежащим средостением. По верхней границе область определяется с ровными контурами, дугообразной формы (дуга направлена влево) (рис.9).
Исчезновение или искажение контуров кармана наталкивает на мысль о патологическом процессе (напр, субкаринальная лимфаденопатия). При оценке на КТ азигоэзофагеального кармана нужно быть внимательным так, как изменения небольших размером, расположенные в нем, чаще не определяются на рентгенографии (23).
Щель (борозда) непарной вены
См. Щель.
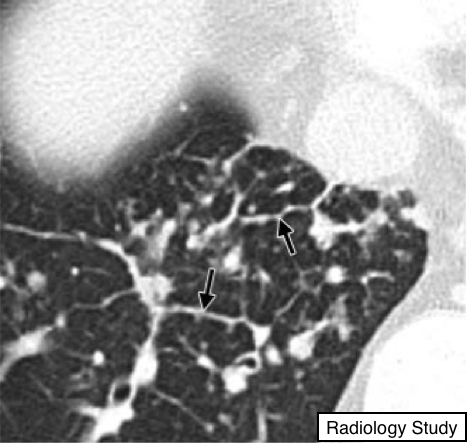
Рис.10 На аксиальной КТ представлен симптом нитки бус (указан стрелками).
Симптом нитки бус
Компьютерная томография (КТ):
- Данный симптом представляет собой неравномерное и узелковое утолщение междольковых перегородок, напоминающих бисерную нить (рис. 10). Часто определяется при лимфогенном распространении рака, и реже, при саркоидозе (24).
Блеб
Блеб – это небольшое газосодержащие пространство, которое расположено в субплевральной зоне и/или непосредственно контактируя с висцеральной плеврой, не более 1 см в диаметре (25).
Компьютерная томография:
Блеб визуализируется, как тонкостенное кистозное воздушное пространство, соприкасающееся с плеврой. Поскольку условное различие (размер) между блебом и буллой является клинически малозначимым, использование этого термина в описании не рекомендуется.
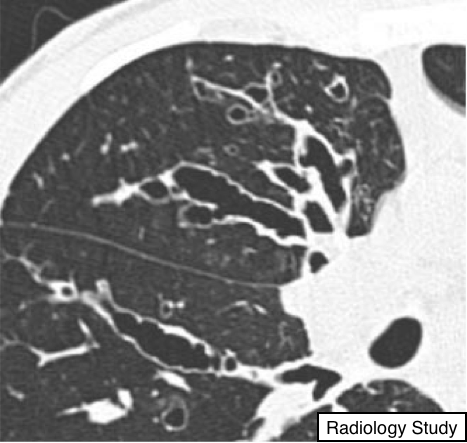
Рис 11. На аксиальной КТ определяются варикозные бронхоэктазы.
Бронхоэктазия
Патология.
Бронхоэктазия - это необратимая локализованная или диффузная бронхиальная дилатация, обычно возникающая в результате хронической инфекции, проксимальной обструкции дыхательных путей или врожденной аномалии бронхов (26) (см. также тракционная бронхоэктазия).
Рентгенограммы и компьютерная томография.
Морфологические критерии на тонкосрезовой КТ включают в себя бронхиальную дилатацию относительно сопровождающей легочной артерии (симптом перста), отсутствие сужения бронхов и визуализация бронхов в пределах 1 см от поверхности плевры (27) (рис. 11). Бронхоэктазы можно классифицировать как цилиндрические, варикозные или кистозные, в зависимости от поражения бронхов. Данные патологические изменения часто сопровождаются утолщением бронхиальной стенки, пробками со слизью и изменениями мелких дыхательных путей (27-29). (см. также симптом перста).
Бронхиола
Анатомия:
-Бронхиолы - это не содержащие хрящевую ткань дыхательные пути. Терминальные бронхиолы являются наиболее дистальной частью, проводящих дыхательных путей, и ведут к респираторным бронхиолам, в конечных сегментах которых появляются альвеолы, выполняющие функцию газообмена. Респираторные бронхиолы делятся на несколько альвеолярных ходов (30).
Рентгенография и компьютерная томография (КТ):
-На рентгеновских снимках и КТ бронхиолы в норме не определяются так, как стенка её очень тонкая (4). Однако, при воспалительном процессе в мелких дыхательных путях бронхиола утолщается и заполняется патологическим содержимым, что может проявляться узловым паттерном на рентгенограммах органов грудной полости или симптомом «дерево в почках» на КТ.
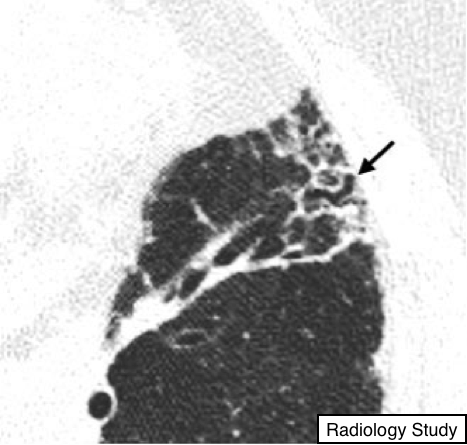
Рис.12 на аксиальной КТ представлены бронхиолоэктазы на фоне фиброзно измененной легочной паренхимы.
Бронхиолоэтазия
Патология.
– Термин бронхиолоэктаз используют при визуализации дилатированных бронхиол. Эти изменения обусловлены либо воспалительным процессом в дыхательных путях (потенциально обратимым) либо фиброзом (наиболее часто).
Компьютерная томография.
-Когда расширенные бронхиолы заполнены экссудатом и имеют толстую стенку, тогда изменения проявляются, как либо, как паттерн дерево в почках, либо, как центролобулярные узелки (31, 32). При тракционномбронхолоэктозах расширенные бронхиолы визуализируются как небольшие, кистозные, тубулярные воздушные пространства, которые ассоциируются с фиброзом по данным КТ (рис. 12). (См. Также тракционные бронхоэктазы и тракционные бронхилооэктазы, паттерн дерево в почках).
Бронхиолит
Патология.
Бронхиолит - это воспаление бронхиол различной этиологии (33).
Компьютерная томография.
По данным КТ прямым признаком воспаления бронхиол (например, при инфекционной этиологии) чаще всего является паттерн дерево в почках, центролобулярные узелки и утолщение стенки бронхиолы. (См. также болезнь малых дыхательных путей, паттерн дерево в почках).
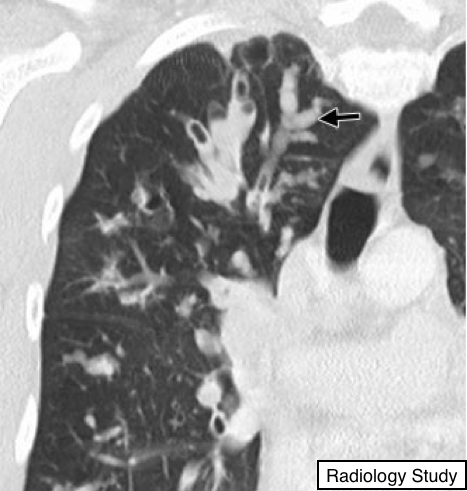
Рис. 13 На коронарной КТ - бронхоцеле (указаны стрелками).
Бронхоцеле
Патология.
- Бронхоцеле - это дилатация бронха, вызванная ретенированнымсекретом в нем (слизистая пробка), что обычно обусловленнаяпроксимальной бронхиальной непроходимости, либо врожденной (например, атрезия бронхов), либо приобретенной (например, рак) (34).
Рентгенография и компьютерная томография.
-Бронхоцеле - трубчатая или разветвленная Y-или V-образная структура, которая может напоминать палец в перчатке (рис. 13). По данным КТ слизистая пробка имеет мягкотканую плотность, но также может имеет другие плотностные характеристики (например, при аллергическом бронхолегочном аспергиллезе слизь высокой плотности). В случае атрезии бронха плотность окружающей паренхимы легких может быть снижена, так как снижена вентиляция, и как следствие перфузия.
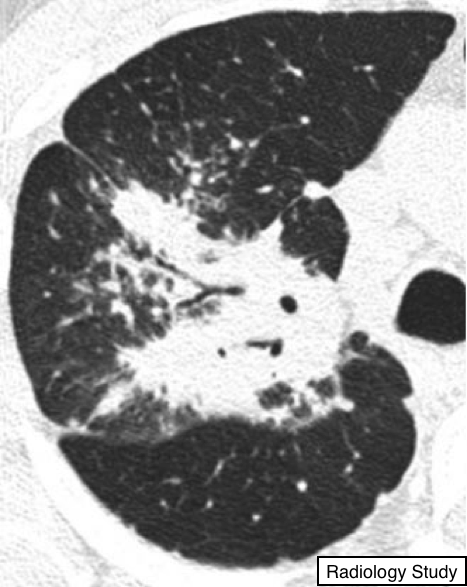
Рис. 14 представлена консолидация с бронхоцентричным распределением.
Бронхоцентрическое распределение
Компьютерная томография.
Данный дескриптор применяется к патологическим изменениям, когда на макроскопическим уровне патологические изменения локализуются по ходу бронхов и сосудов (рис. 14). Примерами заболеваний с бронхоцентрическимраспределением являются саркоидоз (35), саркома Капоши (36) и организация пневмонии (37).
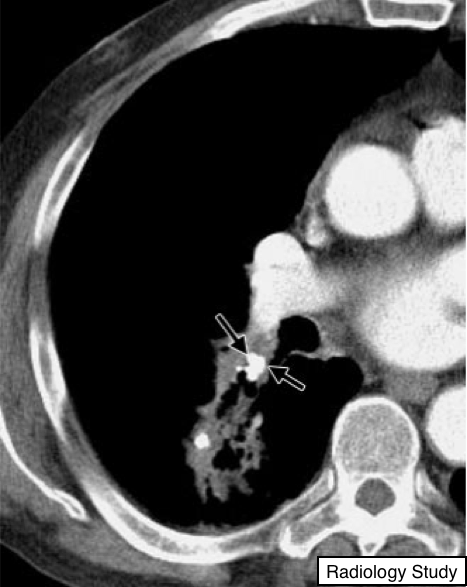
Рис. 15 На аксиальной КТ представлен бронхолит (стрелки).
Бронхолит
Патология.
- Бронхолит, кальцинированный перибронхиальный лимфатический узел, который эрозирует близлежащий бронх, что чаще всего встречается при поражении гистоплазмой или микобактерией туберкулеза.
Рентгенография и компьютерная томография.
На изображениях визуализируется, как незначительный кальцинированный участок, расположенный в бронхе или в непосредственной близости (рис. 15), чаще в патологический процесс вовлекается правый средне-долевой бронх. Бронхолиты легко определяются при КТ-сканировании (38). Дистальнее обструкции возможно развитие ателектаза, мукоидных(слизистых) пробок и бронхоэктазов.
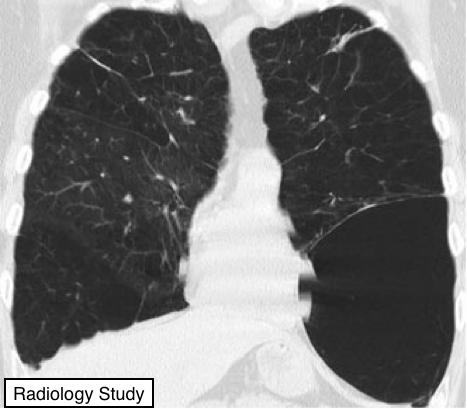
Рис. 16 на корональной КТ представлена булла в нижней зоне левого легкого.
Булла
Патология.
- Воздушное пространство размером более 1 см (обычно несколько сантиметров в диаметре), резко отграниченное тонкой стенкой толщиной не более 1 мм. Булла обычно сопровождается эмфизематозными изменениями в прилежащей легочной паренхиме. (См. также буллезная эмфизема).
Рентгенография и компьютерная томография.
- Булла представляет собой сферичной формы образование или область пониженной (воздушной) плотности диаметром 1 см или более, отграниченное тонкой стенкой (рис. 16). Множественные буллы часто встречаются и связаны с другими признаками легочной эмфиземы (центродолевая и парасептальная).
Буллезная эмфизема
Патология.
—Буллезная эмфизема - это буллезное поражение легочной паренхимы, как правило, на фоне парасептальной или панацинарной эмфиземы. (См. также эмфизема, булла).
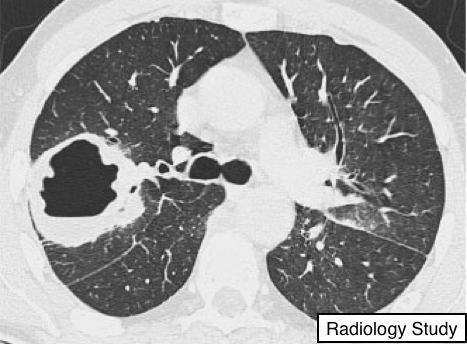
Рис. 17 представлена полостное образование в верхней доле правого легкого.
Полость
Рентгенография и компьютерная томография.-
Полость - это газосодержащее пространство, визуализируемое как участок просветления или низкой плотности, в пределах консолидации, образования или узла (Рис.17). В случае кавитационной консолидации (кавитация в консолидации), консолидация может разрешиться, оставляя только тонкую стенку. Полость обычно производится путем удалении или дренировании некротической части поражения через бронхиальное дерево. Полость содержит иногда уровень жидкости. Термин полость не является синонимом абсцесса.
Центрилобулярно
Анатомия:
- Центрилобулярная область - это область бронхиоловаскулярного ядра вторичной легочной дольки (4,39,40). Данный термин также используется патологами при описании изменений, расположенных за пределами терминальной бронхиолы на уровне респираторных бронхиол или даже на уровне альвеолярных ходов.
Компьютерная томография (КТ):
- Центрилобулярные изменения визуализируются, как незначительные точечные или линейные уплотнения в центре нормальных вторичных легочных долек, наиболее отчетливо определяющиеся в 1 см от поверхности плевры и представляющие собой внутридольковые артерии (примерно 1 мм в диаметре) (41).
К центрилобулярным изменениям относят (a) узелки, (b) картину «дерево-в-почках», характерную при заболеваниях мелких дыхательных путей, (c) утолщение или инфильтрацию прилегающего интерстиция, (d) аномальные зоны пониженной плотности, обусловленной центрилобулярной эмфиземой (4).
(Смотри также ядро дольки.)
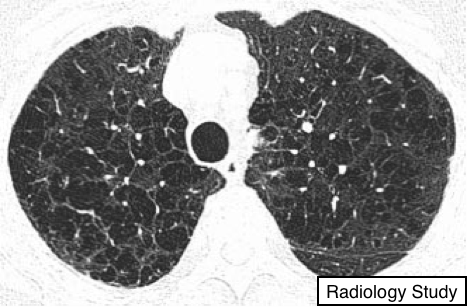
Рис. 18
На аксиальной КТ - центрилобулярная эмфизема.
Центрилобулярная эмфизема
Патология.
- Центрилобулярная эмфизема характеризуется разрушением центрилобулярных альвеолярных стенок и дилатацией дыхательных бронхиол и альвеол, прилежащих к ним (42,43). Это самая распространенная форма эмфиземы среди курильщиков.
Компьютерная томография (КТ).
- Данные КТ представляют собой центральнобулярные области пониженной плотности, обычно без видимых стенок, неравномерного распределения и преимущественно расположенные в верхних зонах легких (44) (Рис. 18).
Термин центриацинарная эмфизема - это синонимы. (См. также эмфизема.)
Коллапс
См. Ателектаз.
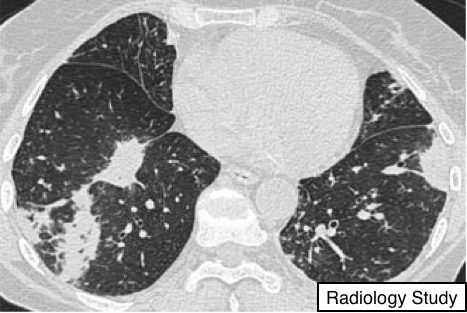
Рис. 19 На аксиальных КТ визуализируются мультифокальные консолидации.
Консолидация
Патология.
- Консолидация относится к экссудату или другому патологическому субстрату, который замещается воздух в альвеолах, делая паренхиму легкихболее плотным (например, инфекционная пневмония).
Рентгенография и компьютерная томография.
—Консолидация визуализируется как однородное уплотнение легочной паренхимы, которое скрывает стенки сосудов и стенки дыхательных путей (45) (Рис. 19). В консолидации может присутствовать воздушная бронхограмма.
Характеристики затухания консолидированной легочной паренхимы лишь изредка полезны в дифференциальной диагностике (например, сниженнаяплотность при липоидной пневмонии [46] и повышение при амиодарониндуцированной патологии легких [47]).
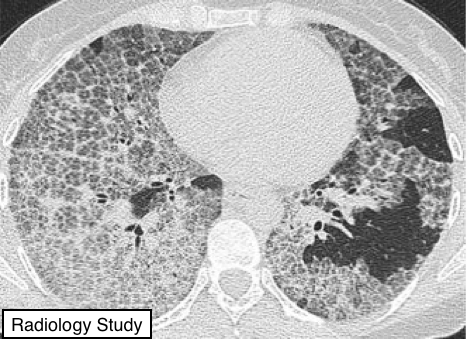
Рис. 20 представлен паттерн сумасшедшей исчерченности или булыжной мостовой.
Паттерн сумасшедшей исчерченности или булыжной мостовой.
На КТ паттерн «сумасшедшей исчерченности» представлен утолщением междольковых и внутридольковых перегородок на фоне уплотнения легочной паренхимы по типу «матового стекла» (рис.20), напоминающий брусчатку неправильной формы.
Паттерн сумасшедшей исчерченности резко отграничены от нормальной паренхимы легких и могут иметь вид географической схемы. Изначально эта картина была описана у пациентов с альвеолярным протеинозом (48), но встречается также и при других диффузных заболеваниях легких (49), которые поражают как интерстициальную ткань, так и воздушную паренхиму, например, при липоидной пневмонии (50).
Криптогенная организующаяся пневмония.
См. Организующаяся пневмония.
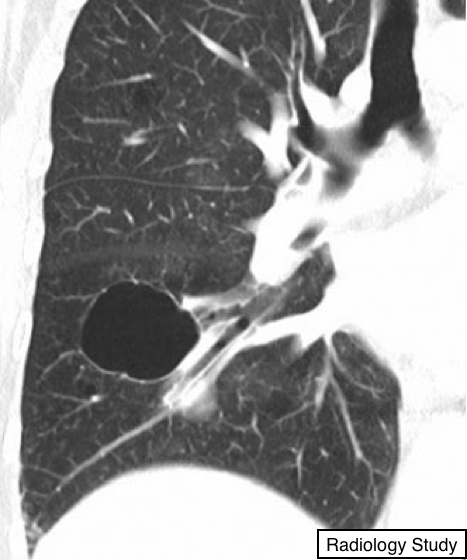
Рис. 21 На корональной КТ продемонстрирована киста.
Киста
Патология.
- Киста - любой сферичной формы пространство, окруженное эпителиальной или фиброзной стенкой различной толщины. (51).
Рентгенография и компьютерная томография.
На рентгеновских снимках и КТ-сканах киста выглядит как сферичной формы участок просветления или низкой плотности с четкими контурами по отношению к нормальной легочной паренхиме.
Кисты могут иметь различную толщину стенки, но, как правило, они тонкостенные (<2 мм) и существуют вне ассоциации с легочной эмфиземой(рис. 21). Кисты в легких обычно содержат воздух, но иногда содержат жидкостное или солидное содержимое.
Термин часто используется для описания увеличенных тонкостенных воздушных пространств у пациентов с лимфангиолейомиоматозом (52) или лангергансоклеточным гистиоцитозом (53); а у пациентов с терминальной стадией фиброза (54) наблюдаются толстостенные кисты по типу сотовых. (См. также блеб, булла, сотовое легкое, пневматоцеле).
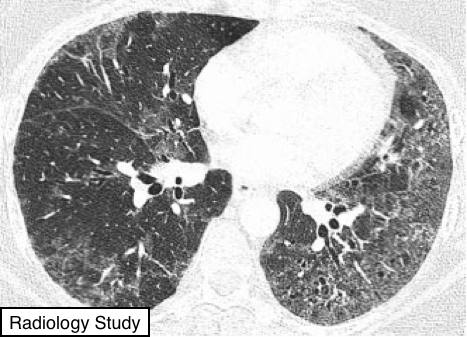
Рис. 22 аксиальная КТ пациента с десквамативной интерстициальной пневмонией или ДИП.
Десквамативная интерстициальная пневмония или ДИП
Патология.
- Гистологически ДИП характеризуется накоплением избытка макрофагов в дистальных воздушных пространствах.
Макрофаги распределены равномерно, в отличие, например, от интерстициального поражения легких с респираторным бронхиолитом, при котором распределение является преимущественно бронхоцентрическим. Минимальное вовлечение в патологический процесс интерстиция.
Большинство случаев ДИП связаны с курением сигарет, но иногда наблюдается идиопатический характер или связь с редкими врожденными метаболическими заболеваниями (5).
Рентгенография и компьютерная томография.
—Визуализируется, как уплотнение по типу матового стекла, что является доминирующим проявлением, которые, как правило локализуются в базальных и периферических отделах легких (Рис. 22). На фоне участков уплотнения по типу матового стекла в редких случаях определяются микрокисты или изменения по типу сотового легкого (55).
Диффузное альвеолярное поражение или ДАП
Смотри острая интерстициальная пневмония.
Эмфизема
Патология.
- Эмфизема характеризуется постоянно расширенными воздушными пространствами дистальнее терминальной бронхиолы с разрушением альвеолярной стенки (42,43). Отсутствие очевидного фиброза исторически рассматривалось в качестве дополнительного критерия (42), однако обоснованность этого критерия ставилась под сомнение, поскольку некоторый интерстициальный фиброз может присутствовать при вторичнойэмфиземе, связанной с курением сигарет (56,57). Эмфизема обычно классифицируется с точки зрения преимущественно пораженной части ацинуса: проксимальной (центриацинарная, более широко известная, как центролобулярная эмфизема), дистальной (парасептальная эмфизема), или весь ацинус (панацинарная или, реже, панацинозной эмфиземы легких).
Компьютерная томография.
- Проявление эмфиземы на КТ состоит из фокальных областей или областей с низким плотности, обычно без видимых стенок (58).
В случае панацинарной эмфиземы уменьшение плотности является более диффузным. (См. также буллезная эмфизема, центролобулярная эмфизема, панацинарная эмфизема, парасептальная эмфизема).
Щель (борозда)
Анатомия.
—Щели легких - это складка, образованная висцеральной плеврой, которая отделяет одну долю от другой; таким образом, междолевая щель создана издвух листков висцеральной плевры. Добавочные щели обычно отделяют сегменты, а не доли. Добавочная щель вены Аzygos, в отличие от других щелей, образована двумя слоями плевры, как висцеральной, так и париетальной. Все щели (кроме щели вены Аzygos) могут быть неполными.
Рентгенография и компьютерная томография.
- Щели визуализируются в виде линейных уплотнений, обычно толщиной 1 мм или менее, которые соответствуют анатомическому разделения налегочные доли или сегменты. При описании разделяют горизонтальную, косую, добавочную, аномальную, непарную, нижняя добавочная щель.
Свернутое легкое
См. Округлый ателектаз
Грибной мяч.
См. Мицетома.
Газовая ловушка
См. Воздушная ловушка.
Узел по типу матового стекла.
См. Узел.
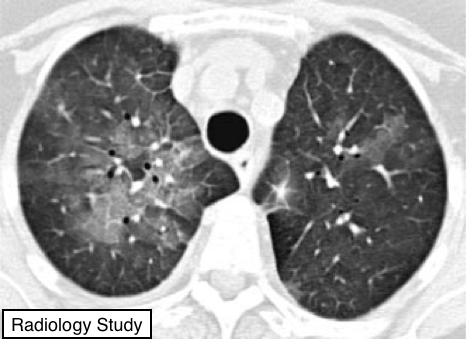
Рис. 23 На аксиальной КТ представлено уплотнение по типу матового стекла.
Уплотнение по типу матового стекла.
Рентгенография и компьютерная томография.
-На рентгенограммах грудной клетки уплотнение по типу матового стекла проявляется как область туманного затенения, обычно обширных размеров, в пределах которой контуры легочных сосудов визуализируются нечеткими. На КТ определяются участки, похожие на туманное уплотнение легких, с сохранением контуров бронхов и сосудов (рис. 23). Это вызвано частичным заполнением воздушных пространств, интерстициальным утолщением (из-за скопления жидкости, клеток и/или фиброза), частичным коллапсом альвеол, увеличением объема капиллярной крови или их комбинацией, для которого общим является частичное замещение воздуха патологическим субстратом (59,60). Уплотнение по типу матового стекла - менее непрозрачное, чем уплотнение по типу консолидации, в которой контуры бронхососудистыхструктур не визуализируются (См. также консолидация).
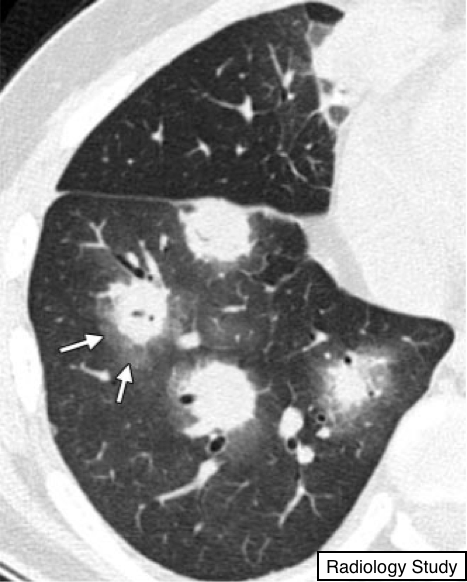
Рис. 24 На аксиальной КТ представлены крупные узлы с симптомом гало (стрелки).
Симптом Гало
Компьютерная томография.
- Симтом гало - это находка по данным КТ, визуализируется, как уплотнение по типу матового стекла вокруг узла или образования (рис. 24). Данный признак был впервые описан, как признак кровоизлияния вокруг изменения, обусловленного инвазивным аспергиллезом (61). Признак гало неспецифичен и может быть признаком геморрагического пропитывания, ассоциированные с узелками другого типа (62), или локальной инфильтрацией новообразованием паренхимы легких (например, аденокарциномой). (См. также обратный знак гало).
Ворота (корень) легкого
Анатомия.
- Ворота - это общий термин, который используют при описании углубления на поверхности органа, где сосуды и нервы соединяются с органом. Это место на медиальной поверхности легкого, где сосуды и бронхи входят и выходят из легкого.
Рентгенография и компьютерная томография.
- Ворота визуализируется, как сложной структуры уплотнение в с медиальной стороны каждого легкого, произведенного из бронхов, артерий, вен, лимфатических узлов, нервов и других структур.
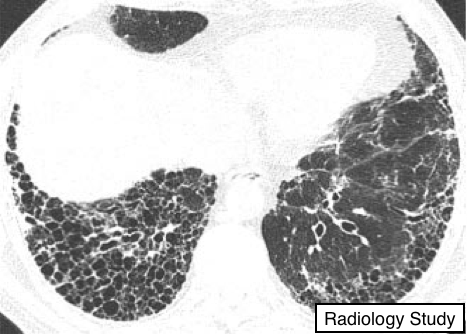
Рис. 25 На аксиальной КТ - сотовое легкое.
Сотовое легкое
Патология.
- Сотовое легкое представляет собой деструктивные и фиброзные изменения легочной ткани, содержащие множественные кистозные воздушные пространства с толстыми фиброзными стенками, ассоциирующиеся с поздними стадиями различных заболеваний легких с полной потерей нормальной архитектоники ацинуса.
Кисты, размерами от нескольких миллиметров до нескольких сантиметров в диаметре, имеют различной толщины стенки и выстланы метаплазированным эпителием (51).
Рентгенография и компьютерная томография.
- На рентгенограммах грудной клетки сотовое легкое проявляется, как тени кольцевидной формы, близко расположенные друг другу, как правило, 3-10 мм в диаметре со стенками 1-3 мм в толщину, напоминающие соты. Их обнаружение обозначает заболевание легких в терминальной стадии. На КТ отмечается появление сгруппированных кистозных воздушных пространств, как правило, диаметром порядка 3-10 мм, но иногда и до 2,5 см (рис. 25). Как правило, изменения локализуются субплеврально и визуализируются с четко отграниченными стенками (54).
Данный признак, выявляемый по данным КТ, является критерием легочного фиброза (5). Сотовое легкое часто считается специфическим изменением при легочном фиброзе и является важным критерием в диагностике обычной интерстициальной пневмонии (63), поэтому термин должен использоваться с осторожностью, так как это может непосредственно повлиять на лечение пациента.
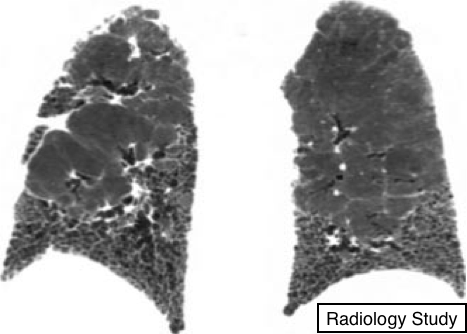
Рис. 26 На корональной КТ визуализируются ретикулярные уплотнения и сотовое легкое в нижних зонах легких, что типично для идиопатического лёгочного фиброза.
Идиопатический легочный фиброз
Патология.
- Идиопатический легочный фиброз является специфической формой хронической фиброзирующей интерстициальной пневмонии неизвестной этиологии и характеризуется гистологической картиной обычной интерстициальной пневмонии (5,64).
Рентгенография и компьютерная томография.
—Типичные проявления на КТ являются ретикулярные уплотнения и изменениями по типу сотового легкого с преимущественным распределением в периферических и базальных отделах (рис. 26).
Типичные рентгенологические находки характерные для заболевания (65,66), характерные для обычной интерстициальной пневмонии, также встречаются и при заболеваниях, таких как асбестиндуцированном фиброзе легких (асбестоз), и диагноз, как правило, устанавливается методом исключения (см. обычная интерстициальная пневмония).
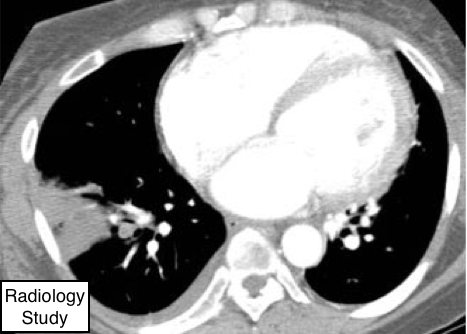
Рис. 27 На аксиальной КТ представлен инфаркт легкого.
Инфаркт
Патология.
- Инфаркт легкого - это процесс, который может привести к ишемическому некрозу, как правило, вследствие повреждение сосудистой системы, например, окклюзии эмболом питающей легочной артерии (венозные инфаркты описаны редко, но встречаются). Некроз легочной ткани развивается редко, потому как состоятельность ткани поддерживается благодаря кровоснабжению из системы бронхиальных артерий. Инфаркт легкого может быть вторичного генеза, например, на фоне васкулита(например, как при гранулематозе Вегенера).
Рентгенография и компьютерная томография.
- Инфаркт легочной артерии обычно имеет треугольную или куполообразную форму, с основанием, прилежащий к плевре, и вершиной, направленной к воротам легких (рис.27). Уплотнение легочной паренхимы представляет собой локальное кровоизлияние с или без центрального некроза тканей (67,68).
Инфильтрация
Рентгенография и компьютерная томография.
- Ранее использовался как термин для описания области уплотнения легочной паренхимы, обусловленной как заболеваниями воздушной паренхимы, так интерстициальными патологиями, выявляемые на рентгенограммах и КТ. Термин инфильтрация является неоднозначным, так как для разных людей имеет противоположное значение (69).
В настоящее время термин не рекомендуется к употреблению и заменен на другие дескрипторы. Термин уплотнение легочной ткани и другие поясняющие термины (например, консолидация, уплотнение по типу «матового стекла») рекомендуются для использования.
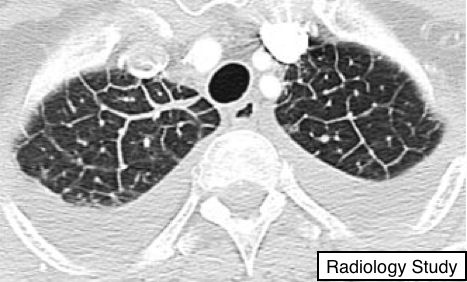
Рис. 28 На аксиальной представлено утолщение междольковых перегородок и двухсторонний плевральный выпот.
Утолщение междольковой перегородки
Рентгенография и компьютерная томография (КТ):
На рентгенограмме данная находка визуализируется в виде тонких линейных уплотнений, расположенных перпендикулярно к боковым плевральным поверхностям в базальных отделах легких (линии Керли B); наиболее часто встречаются при лимфогенном распространении рака и отеке легких. Линии Керли A преимущественно локализуются в верхних долях, длинной 2-6 см, и выглядят как тонкие линии, радиально ориентированные в сторону корня. В последние годы при описании анатомии термины септальные линии или утолщение междольковых перегородок стали предпочтительнее, чем линии Керли. На КТ патологии, поражающие один из компонентов перегородки (см. междольковая перегородка), могут приводить к их утолщению, что делает перегородки видимыми. На тонкосрезном КТ утолщение перегородок может быть равномерным или узелковым (70) (рис.28), что помогает при проведении дифференциальной диагностики.
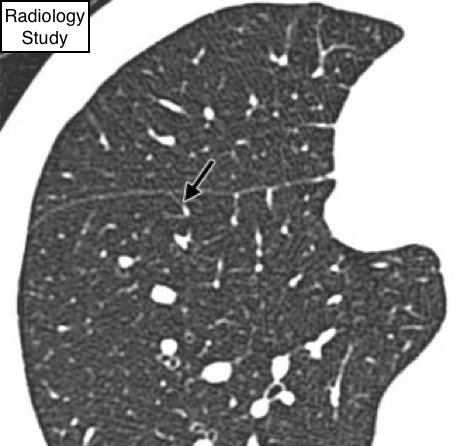
Рис. 29 На аксиальной КТ представлена междольковая перегородка у здорового индивида.
Междольковая перегородка
Анатомия:
- Междольковые перегородки - это структуры листовидной формы, длиной 10-20 мм, которые формируют границы легочных долек, расположенные относительно к плевре на периферии перпендикулярно. Междольковыеперегородки в своем составе имеют соединительную ткань, а также содержат венулы и лимфатические сосуды легких.
Рентгенография и компьютерная томография (КТ):
- Междольковая перегородка имеет вид тонкой линейной структуры между дольками (рис.29), которые следует отличать от центролобулярных структур.
Обычно междольковые перегородки не определяются в здоровой легочной ткани (толщина перегородки в норме составляет примерно 0,1 мм), но отчетливо визуализируются при утолщении (например, при отеке легких). (см также утолщение междольковых перегородок, долька.)
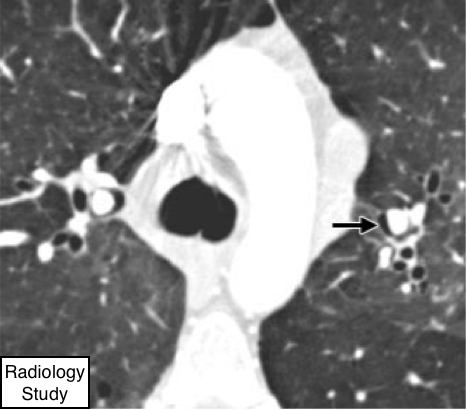
Рис. 30 На аксиальной КТ визуализируется интерстициальная эмфизема (указана стрелками).
Интерстициальная эмфизема
Патология.
- Интерстициальная эмфизема обусловлено диссекцией воздухом интерстиция легкого, что типично определяется в перибронховаскулярныхоболочках, междольковых перегородках и висцеральной плевре. Данные изменения наиболее часто наблюдаются у новорожденных, находящихся на искусственной вентиляции легких.
Рентгенография и компьютерная томография.
—Интерстициальная эмфизема редко визуализируется на рентгенографии увзрослых и редко видна на КТ (рис. 30). Определяется, как периваскулярноепросветление или как области низкой плотности и кисты маленьких размеров (71,72).
Интерстиций
Анатомия:
- Интерстиций состоит из соединительной ткани, проходящей через все легкие.
Соединительная ткань, проходящая через все легкие, сплошным слоем входит в состав интерстиция, в котором выделяют три составляющие: (a) перибронховаскулярный (аксиальны) интерстиций, окружающий и поддерживающий бронхи, артерии и вены от ворот до уровня респираторных бронхиол; (b) паренхиматозный (ацинарный) интерстиций, расположен между альвеолярной и капиллярной базальными мембранами; (с) субплевральный интерстиций, прилежащий к междольковымперегородкам (73).
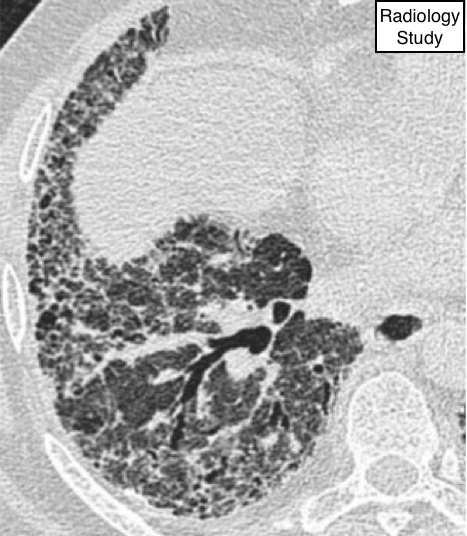
Рис. 31 На аксиальной КТ представлены внутридольковые линии.
Внутридольковые линии
Компьютерная томография.
—Внутридольковые линии определяются, как тонкие линейные уплотнения в дольке, когда внутридольковый интерстиций аномально утолщен (рис. 31). Когда линии многочисленны, они могут визуализироваться в тонкогоретикулярного паттерна. Внутридольковые линии могут наблюдаться при различных состояниях, включая интерстициальный фиброз и альвеолярный протеиноз (41).
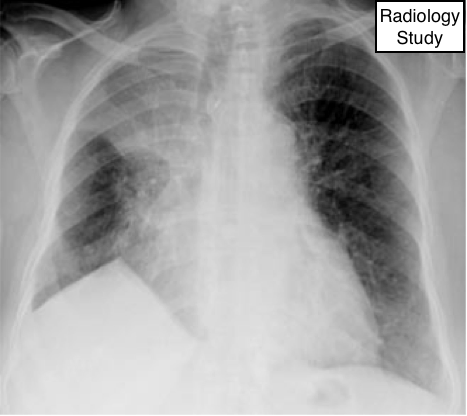
Рис. 32 На рентгенограмме представлен юкстадиафрагмальный пик диафрагмы правого купола.
Юкстадиафрагмальный пик
Рентгенография и компьютерная томография.
— Юкстадиафрагмальный пик - это уплотнение треугольной формы, небольших размером, расположенное на вершине купола диафрагмы, что обусловлено уменьшением в объеме верхней доли в следствии каких-либо причин (например, постлучевой фиброз или верхняя лобэктомия) (74). Наиболее легко это оценить на прямой рентгенограмме грудной клетки (рис. 32). Причина появления пик является втяжение нижней добавочной щели (75) или внутрилегочной перегородки, связанной с легочной связкой (76).
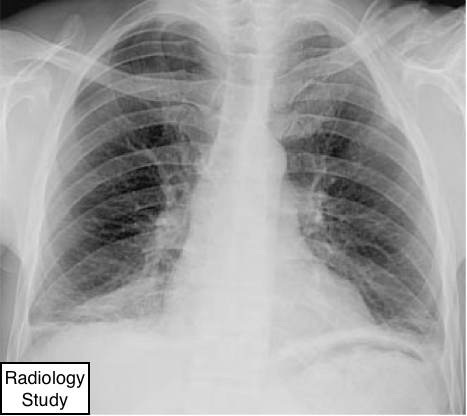
Рис. 33 На рентгенографии органов грудной полости представлен линейный ателектаз в базальных отделах.
Линейный ателектаз
Рентгенограммы и компьютерная томография.
- Линейный ателектаз – это линейной формы область, обусловленнаясубсегментарным ателектазом и почти всегда прилежащая к плевре (74). Обычно ателектаз горизонтально ориентирован, но иногда косо или вертикально. Толщина ателектаза может варьироваться от нескольких миллиметров до 1 см и более, чем 1 см (рис. 33). Линейные ателектазы также называют дисковидными или пластинчатыми ателектаз. (См. также ателектаз.)
Доля
Анатомия.
- Доли является основным разделением легких (обычно три доли справа и две слева); каждая доля покрыта висцеральной плеврой, за исключением корня легкого (ворот), и когда междолевая щель неполная.
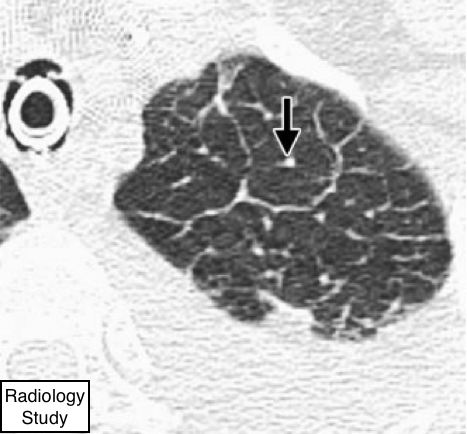
Рис. 34 На аксиальной КТ представлены структуры ядра дольки.
Структуры ядра дольки
Анатомия.
- Структурами ядра дольки являются центральные структуры во вторичных легочных дольках, представленные центральной артерии и бронхиолой (40).
Компьютерная томография.
- Легочная артерия и ее ближайшие ветви видны в центре вторичной дольки на тонкосрезных КТ, особенно при утолщении (например, при отеке легких (рис. 34). Эти артерии в размерах составляют приблизительно 0.5-1.0 мм в диаметре. Тем не менее, в норме бронхиолу в центре вторичной легочной дольки нельзя визуализировать на тонкосрезной КТ из-за тонкости ее стенки (около 0,15 мм) (4,41). (См. также центрилобулярно, долька.)
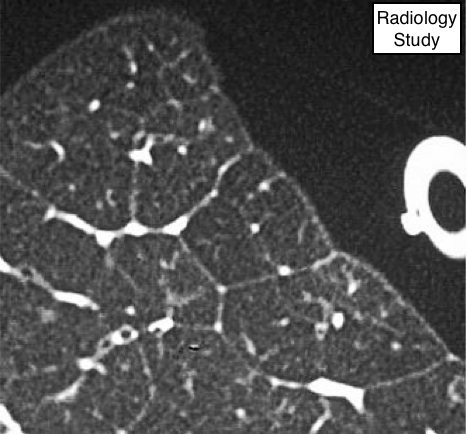
Рис. 35 На аксиальной КТ резецированной легочной паренхимы визуализируются дольки.
Долька
Анатомия:
- Легочная долька - это наименьшая единица легкого, окруженная соединительно-тканными перегородками, что установлено Miller (78) и Heitzman и соавторами (40). Дольками также называют вторичные легочные дольки, которые содержат переменное количество ацинусов и имеют неправильную многогранную форму и размеры от 1 до 2,5 см. Центролобулярные структуры или ядро дольки включают в себя бронхиолы и сопровождающие их легочные артериолы, а также лимфатические сосуды. Соединительно-тканные перегородки окружающие легочную дольку называют междольковыми перегородками, содержащие вены и лимфатические сосуды, которые лучше всего развиты на периферии в передних, боковых и парамедиастинальных отделах верхних и средней долей.
Компьютерная томография (КТ):
-На КТ с тонкими срезами в особенности при патологии возможно определить: междольковые перегородки, ядро и паренхиму дольки.
По сравнению с дольками, расположенными в центре, внешний вид долек на периферии не однообразен, но чаще дольки определяются в виде пирамиды (4). (рис. 35) (См. также междольковые (интерлобулярные) перегородки, ядро дольки.
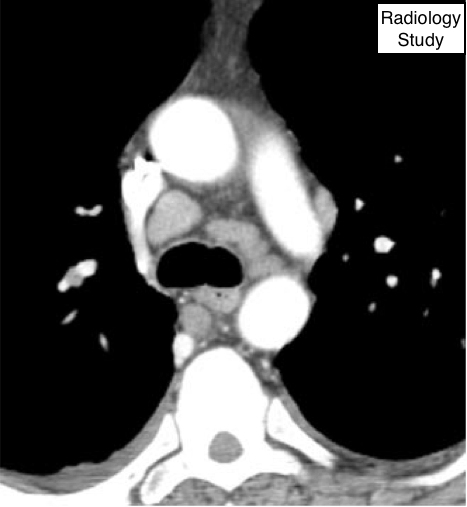
Рис. 36 На аксиальной КТ визуализируется лимфоаденопатия (увеличение медиастенальных лимфатических узлов).
Лимфаденопатия
Патология.
- Часто используемый термин лимфаденопатия обычно обозначает ограниченное увеличение лимфатических узлов, обусловленное любойэтиологией. Синонимы включают увеличение лимфатических узлов (предпочтительно) и аденопатия.
Компьютерная томография.
—Существует широкий диапазон размеров лимфатических узлов в норме. Медиастинальных и прекорневые лимфатические узлы диапазоны размеров по данным КТ составляют до 12 мм. Несколькими пороговыми значениями при коротком измерении диаметра медиастинальных узлов верхний предел нормы составляет до 1 см (79) и 3 мм для большинства прекорневых узлов (80), но размерные критерии не позволяют надежно дифференцировать между здоровыми и пораженными лимфатическими узлами (рис. 36).
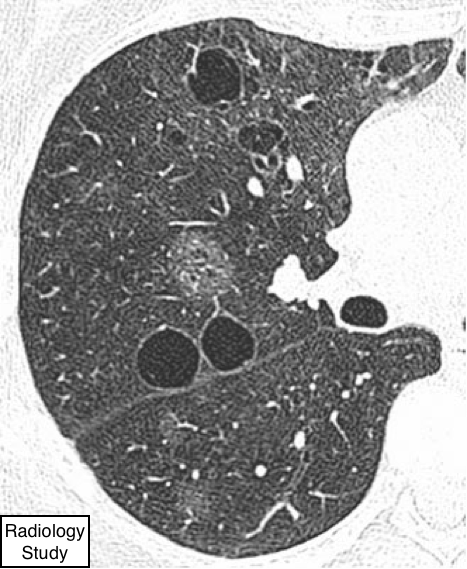
Рис. 37 На аксиальной КТ визуализируются уплотнения по типу матового стекла и периваскулярные кисты у пациента лимфоидной интерстициальной пневмонией.
Лимфоидная интерстициальная пневмония или ЛИП.
Лимфоидная интерстициальная пневмония (ЛИП) - редкое интерстициальное заболевание, характеризующееся диффузной лимфоидной пролиферациейлегочной паренхимы с преимущественным вовлечением интерстиция. Патология входит в спектр интерстициальных пневмоний и отличается от лимфомы легких. Наблюдается лимфоидная диффузная и бронхо-ассоциированная гиперплазия, диффузная поликлональная лимфоидная инфильтрация по ходу дыхательных путей, «расширяющие» легочный интерстиций. ЛИП обычно встречается при аутоиммунных заболеваниях илиассоциирован с вирусом иммунодефицита человека (5, 81).
Компьютерная томография.
—Уплотнение по типу матового стекла является доминирующим проявлением, наряду с тонкостенными периваскулярными кистами (рис. 37). Узелки легких, ретикулярный паттерн, утолщение междольковыхперегородок и бронховаскулярного интерстиция, а также больших размеров консолидации также могут визуализироваться (82,83).
Образование
Рентгенография и компьютерная томография.
— Образование - любое внутрилегочное, плевральное или медиастинальное изменение, визуализируемое на рентгенограмме как затенение более 3 см в диаметре (без учета контуров, границ или плотностных характеристик). Образование обычно подразумевает солидную или частично солидную структуру. КТ позволяет провести более точную оценку размера, расположения, плотности и других признаков. (см. также узел).
Отделы средостения
Анатомия.
- Номинальные анатомические отделы средостения включают передний, средний, задний и (в некоторых схемах) верхний отделы.
Передний отдел ограничено спереди грудиной и сзади передней поверхностью перикарда, восходящей аортой и брахиоцефальнымисосудами. Средний отдел ограничен задним краем переднего отдела и передним краем заднего отдела. Задний отдел ограничен кпереди задними краями перикарда и магистральными сосудами и кзади грудными телами позвонков. В модели с четырьмя отделами верхний отдел определяется, как отдел над плоскостью между грудинным углом к межпозвоночному диску T4-5 или, проще говоря, над дугой аорты (84,85).
Точных анатомических границ между отделами не существует, и нет никаких барьеров (кроме перикарда), предотвращающие распространения заболевания между отделами. Существуют и другие классификации, но модели с тремя и четырьмя отделами являются наиболее часто используемыми.
Микроузелок
Компьютерная томография.
- Микроузелок - это обособленное, малых размеров, сферичной формы, фокальное уплотнение. Дифференциация по диаметру была использована в прошлом, чтобы сказать, что это микроузелок; например, учитывают диаметр не более 7 мм (86).
При использовании термина (микроузелок) чаще всего подразумевают диаметр менее 5 мм (87) или менее 3 мм (88). Рекомендуется использовать этот термин для уплотнений диаметром менее 3 мм. (См. также узелок, милиарный паттерн.)
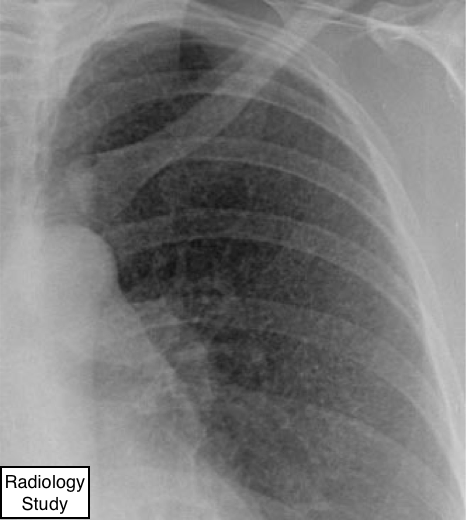
Рис. 38 На рентгенограмме представлен милиарный паттерн.
Милиарный паттерн
Рентгенография и компьютерная томография.
- На рентгенографии милиарный паттерн визуализируется, как множественные мелкие, обособленные, сферичные формы затенения (≤3 мм в диаметре), которые в целом одинаковы по размеру и диффузно распределены по всем легким (рис.28). Данный паттерн обусловленпроявлением гематогенного распространения туберкулеза и метастатической болезни. На тонкосрезовом компьютерной томографией визуализируетсямножественные, хаотично расположенные микроузелки.
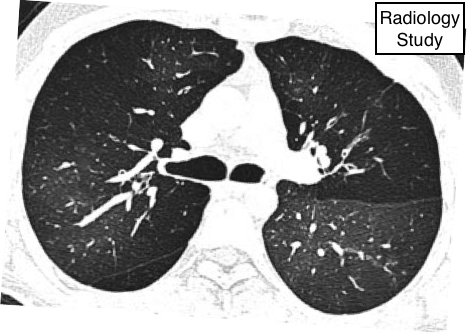
Рис. 39 на аксиальной КТ визуализируется паттерн мозаичной плотности у пациента с облитерирующим заболеванием мелких дыхательных путей.
Паттерн мозаичной плотности
Компьютерная томография.
—Данный паттерн визуализируется, как лоскутное одеяло из областей, отличающихся разной плотностью, которые могут быть обусловлены (а) неоднородными интерстициальными изменениямм, (б) облитерирующими заболеваниями мелких дыхательных путей (рис. 39), или (C) окклюзионнымисосудистыми заболеваниями (89)
Паттерн мозаичной плотности - это более широкое понятие, чем первоначальны мозаичная олигемия и перфузии (90). Воздушные ловушки, вторичные по отношению обструкции бронхов и бронхиол может привести к формированию зон пониженной плотности, которая визуализируется припомощи экспираторной КТ (91,92). Возможно появление паттерна мозаичной плотности в результате уплотнения легочной ткани по типу матового стекла при интерстициальных заболевания. В данной ситуации, области с более высокой плотностью относят интерстициальным изменениям, а низкой плотности к нормальной паренхиме легкого.
Мозаичная олигемия, перфузия
См. паттерн мозаичной плотности.
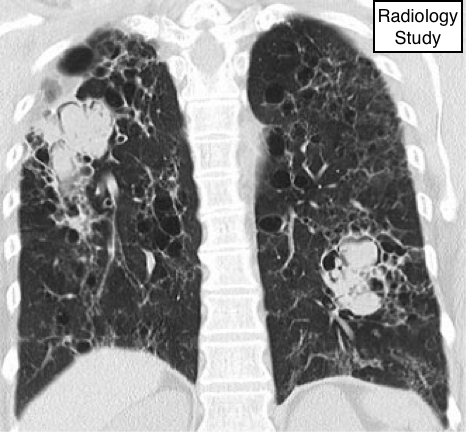
Рис. 40 На корональной КТ представлены мицетомы в обоих легких.
Мицетома
Патология.
- Мицетома представляет собой обособленное образование, переплетенных грибных гифов, обычно вида Аспергиллы, спутанных между собой слизью, фибрином и клеточными остатками, которая колонизирует полость, обычно образовавшегося при предшествующем фиброкавитарном заболевании(например, туберкулез или саркоидоз).
Рентгенография и компьютерная томография.
- Мицетома может переместиться в гравитационно-зависимую область, когда пациент меняет положение, что может визуализировать симптом воздушного полумесяца (рис. 40). На КТ возможно определить губчатый рисунок и участки обызвествления в мицетома (93). Синоним - грибной мяч. (См. воздушный полумесяц).
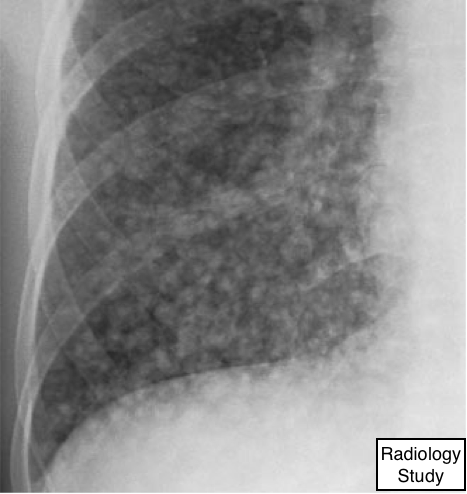
Рис. 41 На рентгенограмме представлен нодулярный паттерн.
Нодулярный (узелковый) паттерн
Рентгенография и компьютерная томография.
—Это нодулярный паттерн характеризуется на рентгенограммах грудной клетки множественными (бесчисленных) мелкими сферичными затенений, которые являются обособленными и варьируются в диаметре от 2 до 10 мм (рис. 41). Распределение по легочным полям широкое, но не обязательно равномерное. На КТ картина может быть классифицирована одним из трех анатомическим распределением: центролобулярное, перилимфатическое, или случайное. (См. также узел.)
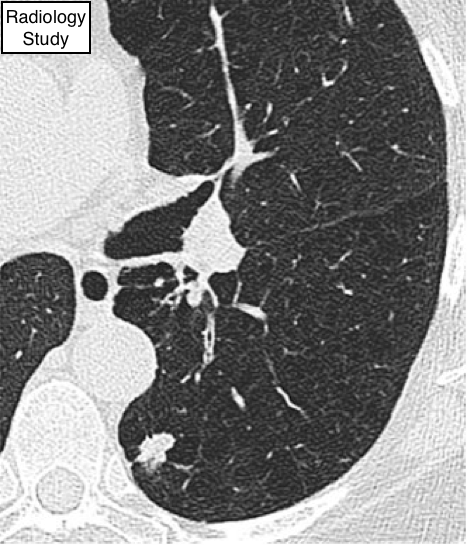
Рис. 42 На аксиальной КТ визуализируется узел с неровными контурами в нижней доле левого легкого.
Узел
Рентгенография и компьютерная томография.
На рентгенограмме узел визуализируется сферичной формы затенения с четкими или нечеткими контурами, размером до 3 см в диаметре. (а) Ацинарные узлы сферичной или овоидной формы с нечеткими контурами затенения, приблизительным диаметром 5-8 мм, представляющий собой анатомически ацинус, затененный в результате уплотнения. Данная классификация уместна, если присутствуют множественные уплотнения. (б)Псевдоузелки имитируют узелки - например, переломы ребер, кожные уплотнения, устройства на поверхности пациента, анатомические варианты (94).
На КТ узел проявляется в виде сферичной или неправильной формы плотности, четкими или нечеткими контурами, размером до 3 см в диаметре (рис. 42). (а) Центролобулярные узелки локализуются в несколько миллиметрах от поверхности плевры, щели и междольковых перегородок. Узлы могут быть плотными или по типу матового стекла. Центрилобулярныеузелки размером от нескольких миллиметров до сантиметра обычно плохо идентифицируются (4). (б) Микроузелок в размерах составляет менее 3 мм в диаметре (см. также микроузелок). (с) Узел по типу матового стекла (синоним, не-солидный узел) проявляется в виде туманного увеличения плотности в легких, не приводящий к потери бронхиального и сосудистого рисунков. (d) Солидный узел имеет однородную мягкотканную плотность. (е) Частично-солидный узел (синоним, полусолидный узел) состоит из компонтента по типу матового стекла и солидного компонента. (См. также образование.)
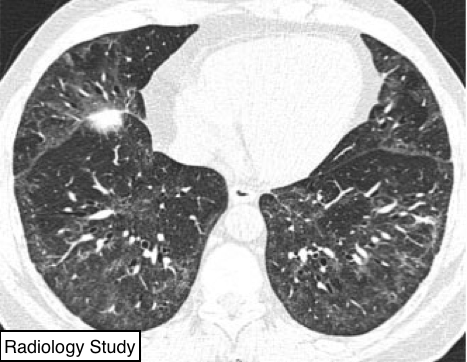
Рис. 43 На аксиальной КТ представлена неспецифическая интерстициальная пневмония.
Не-специфическая интерстициальная пневмония (НСИП)
Патология.
- НСИП характеризуется гистологической картиной равномерного интерстициального поражения, обусловленное различной степеньювыраженности хронического воспаления или фиброза. НСИП может быть идиопатическим или вторичным, обусловленный в том числе коллагеновыми сосудистыми заболеваниями, гиперчувствительным пневмонитом, лекарственно-индуцированным заболеванием легких, инфекционным и иммунодефицитным заболеваниями (включая вирус иммунодефицита человека) (5).
Компьютерная томография.
— На КТ наиболее частыми признаками НСИП являются: относительно симметричные и двусторонние зоны матового стекла в сочетании с нежными/тонкими ретикулярными изменениями и уменьшением объема легких, ведущего к формированию тракционных бронхоэктазов и бронхиолоэктазов (рис. 43). Распределение обычно базальное и субплевральное (95).
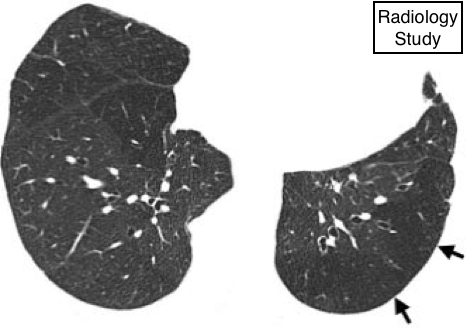
Рис. 44 На аксиальной КТ визуализируется олигемия (указано стрелками).
Олигемия
Патофизиология.
—Олигемия является снижение объема легочной крови. Чаще всего это патология носит региональный характер, но иногда тотальный характер. Региональная олигемия обычно связана со снижением кровотока в области олигемии.
Рентгенография и компьютерная томография.
- Олигемия проявляется региональным или тотальным уменьшением размеров и количества идентифицируемых легочных сосудов (рис. 44), что свидетельствует о ненормальном сниженном кровотоке. (См. также паттерн мозаичной плотности, перераспределение легочного кровотока.)
Уплотнение
Рентгенография и компьютерная томография.
- Уплотнение относится к любой области, которая преимущественно ослабляет рентгеновский пучок и, следовательно, визуализируется более непрозрачной, чем окружающая область. Это неспецифический термин, который не указывает на размер или патологический характер изменений. (См. также уплотнение легочной паренхимы, уплотнение по типу матового стекла.)
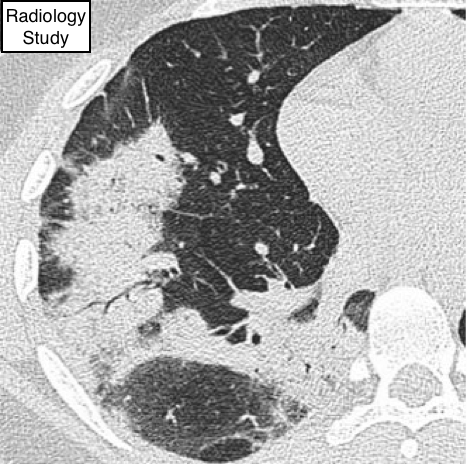
Рис. 45 На аксиальной КТ видна криптогенная организующаяся пневмония с субплевральным и базальным распределением.
Организующаяся пневмония
Патология.
- Организующаяся пневмония проявляется гистологической картиной, характеризующейся рыхлыми бляшками соединительной ткани в воздушном пространстве и дистальных дыхательных путях. Интерстициальное воспаление и фиброз минимальны или отсутствуют. Криптогенная организующася пневмония, или КОП, - это отдельная патология среди идиопатических интерстициальных пневмоний (5), но гистологическая картина организующейся пневмонии может быть обусловлена многими различными клиническими ситуациями, например легочную инфекцию,гиперчувствительный пневмонит и такими заболевания, как коллагеноз сосудов.
Рентгенография и компьютерная томография.
—Консолидация воздушного пространства является основной особенностью организующейся пневмонии на рентгенограммах грудной клетки и КТ. При КОП распределения обычно субплевральных и базальных зонах (рис. 45), ноиногда бронхоцентричное (96). К другим проявлениям организующейся пневмонии относят: уплотнение по типу матового стекла, паттерн "дерево в почке" и узелковые уплотнения (37).
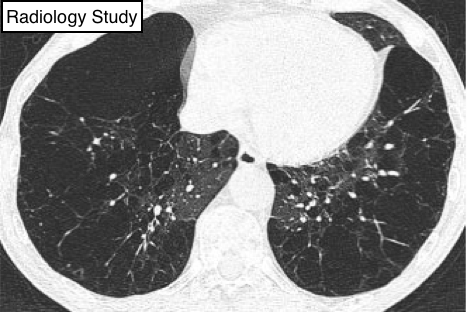
Рис. 46 На аксиальной КТ визуализируются панацинарная эмфизема.
Панацинарная эмфизема
Патология.
- Панацинарная эмфизема распространяется на все участки ацинуса и вторичную легочную дольку более или менее равномерно (42). Изменения преобладают в нижних долях и является формой эмфиземы, связанной с дефицитом альфа-1-антитрипсина.
Компьютерная томография.
- Панацинарная эмфизема проявляется генерализованным уменьшением паренхимы легкого с уменьшением калибра кровеносных сосудов в пораженном легком (97,98) (рис. 46). Тяжелая панацинарная эмфизема может одновременно визуализироваться и сливаться с тяжелой центролобулярной эмфиземой. Внешний вид невыраженной сниженной плотности при панацинарной эмфиземе может быть неотличим от изменений при тяжелом стенозирующем облитерирующем бронхиолите(99).
Термин панлобулярная эмфизема является синонимом. (См. также эмфизема.)
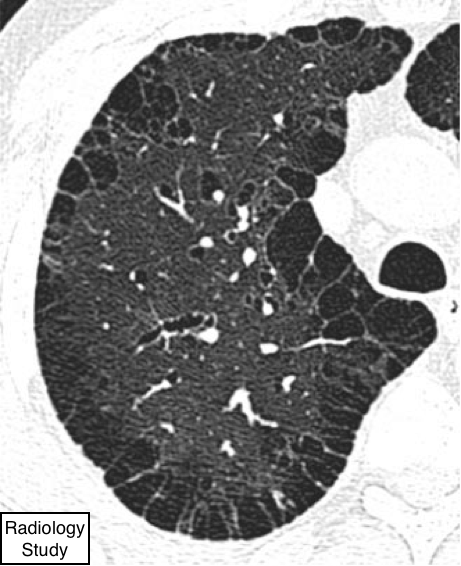
Рис. 47 На аксиальной КТ визуализируются парасептальная эмфизема.
Парасептальная эмфизема
Парасептальная эмфизема характеризуется преимущественным вовлечением дистальных альвеол, альвеолярных ходов и мешочков. Характерным является отграничение плеврой и междольковымиперегородками (42,43).
Компьютерная томография.
—Данная эмфизема характеризуется областями низкой плотности с субплевральным и перибронховаскулярным распределением, отграниченные интактными междольковыми перегородками (рис.47), иногда связанная с буллами.
Термин дистальная ацинарная эмфизема является синонимом. (См. также эмфизема.)
Паренхима
Анатомия.
- Паренхима относится к газообменной части легкого, состоящей из альвеол и их капилляров.
Рентгенография и компьютерная томография.
- Часть легких, исключающая видимые легочные сосуды и дыхательные пути.
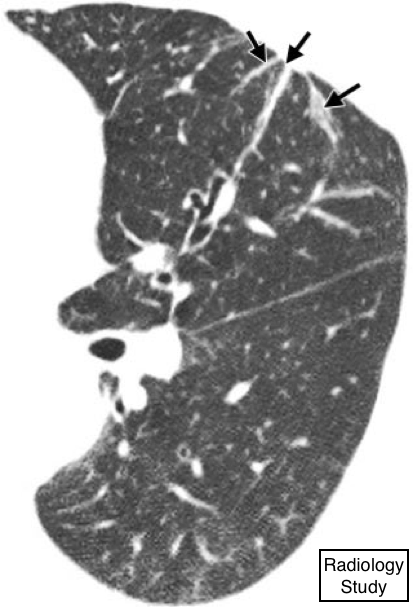
Рис. 48 На аксиальной КТ определяются паренхимальные тяжи (стрелки).
Паренхимальные тяжи
Рентгенография и компьютерная томография.
—Паренхимальные тяжи представляет собой линейные уплотнения, как правило, 1-3 мм длиной и толщиной до 5 см, которые обычно распространяются на висцеральную плевру (которая часто бывает утолщена и может быть втянута в месте контакта) (рис. 48). Паренхимальные тяжи отражают плевропаренхимальный фиброз и обычно связаны с нарушением архитектоники легких. Паренхиматозные тяжи чаще всего встречаются у лиц, подвергшихся воздействию асбеста (100, 101).
Уплотнение паренхимы
Рентгенография и компьютерная томография.
- Паренхиматозное уплотнение легких может или не может затенять контуры сосудов и стенок дыхательных путей (45). Консолидация указывает на то, что определение контуров (за исключением воздушной бронхограммы) не визуализируются на фоне уплотнения, тогда как при уплотнении по типу матового стекла сохраняется визуализация основных структур (59). Более специфические термины консолидация и уплотнение по типу матового стекла предпочтительны при описании. (См. также консолидация, уплотнение по типу матового стекла.)
Перибронховаскулярный интерстиций
Анатомия.
- Перибронховаскулярный интерстиций представляет собой соединительнотканную оболочку, которая покрывает бронхи, легочные артерии и лимфатические сосуды. Интерстиций простирается от ворот до периферии легких.
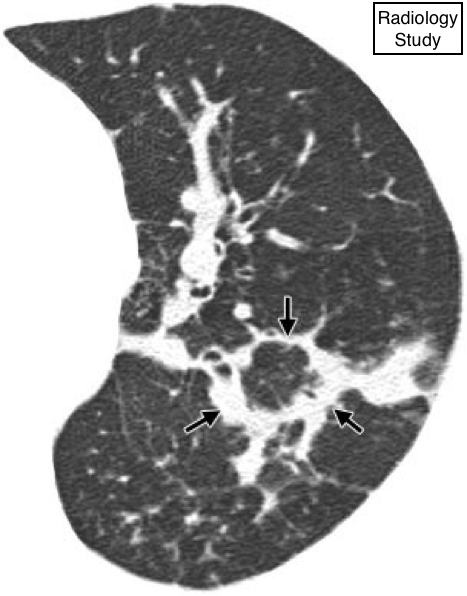
Рис. 49 На аксиальной КТ определяется организующаяся пневмония с перилобулярным распределением (стрелки).
Перилобулярное распределение
Анатомия:
- Перилобулярная область содержит структуры, граничащие с периферией вторичной легочной дольки.
Компьютерная томография (КТ):
- Данный паттерн характеризует локализацию патологических изменений вдоль структур, ограничивающих дольку легкого (т.е. междольковыеперегородки, висцеральная плевра, сосуды) (102).
Данный термин наиболее часто используют при патологических изменениях, в основном распределяющихся по внутренней поверхности вторичной дольки (103) (рис. 49), что может иметь сходство с нечетким утолщением междольковых перегородок.
Рис. 50 На аксиальной КТ представлено перилимфатическое распределение узелков у пациента с саркоидозом.
Перилимфатическое распределение
- Данный паттерн характеризуется распределением вдоль или рядом с лимфатическими сосудами в легком. В норме ход лимфатических сосудов вдоль бронхососудистых пучков, в междольковых перегодках, вокруг крупных легочных вен и субплеврально. Альвеолы не содержат лимфатические сосуды.
Компьютерная томография (КТ):
- Патологические изменения по ходу лимфатических сосудов легких, то есть перихиларно, перибронховаскулярно и центрилобулярно в интерстиции, а также в междольковых перегородках и субплеврально рассматривается, как перилимфатическое распределение (104).
Паттерн перилимфатического распределения визуализируется, как правило при саркоидозе (рис. 50) и лимфогенном карциноматозе.
Дисковидный ателектаз.
См. линейный ателектаз.
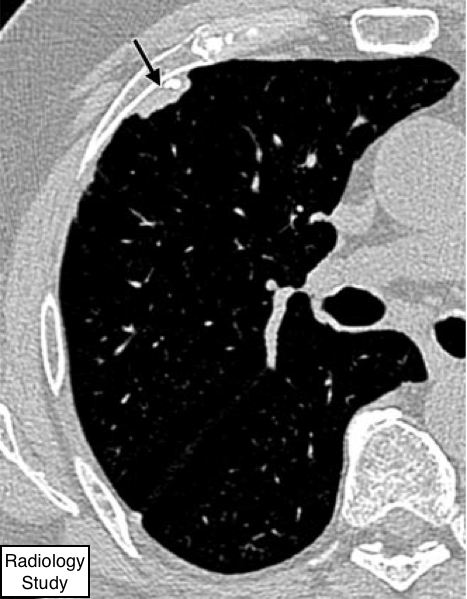
Рис. 51 На аксиальной КТ в правом гемитораксе спереди определяется плевральная бляшка (стрелки).
Плевральная бляшка
Патология.
- Плевральная бляшка-это фибро-гиалиновое, относительно ацеллюрноеизменение, возникающее преимущественно на париетальной плевральной поверхности, особенно в области диафрагмы и под ребрами (105).
Плевральные бляшки практически всегда является следствием предыдущего (по крайней мере в течении 15 лет назад) воздействия асбеста.
Рентгенография и компьютерная томография.
—Хорошо отграниченные зоны утолщенной плевры, визуализирующиеся,как изменения плоские возвышающиеся или как узелковые, которые часто содержат обызвествления (рис. 51). Бляшки имеют переменную толщину, варьируются от менее 1 до приблизительно 5 см в диаметре, которые легче идентифицируются на КТ, чем на рентгенограммах грудной клетки (106).Бляшка может имитировать легочный узелок на рентгенограммах грудной клетки. (См. также псевдобляшка.)
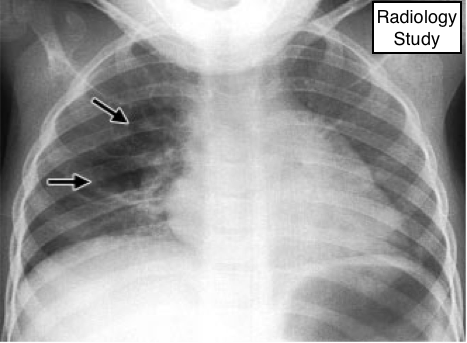
Рис. 52 На рентгенограмме определяется пневматоцеле.
Пневматоцеле
Патология.
- Пневматоцеле - это тонкостенное, заполненное газом пространство в легких. Обычно данное состояние преходящее и наиболее часто образуются при острой пневмонии, травме или аспирации жидкости, содержащей углеводород.
Механизм считается сочетание паренхиматозного некроза и обратный клапан обструкции (107).
Рентгенография и компьютерная томография.
- Пневматоцеле представляет собой приблизительно сферичное тонкостенное воздушное пространство в легких (рис. 52).
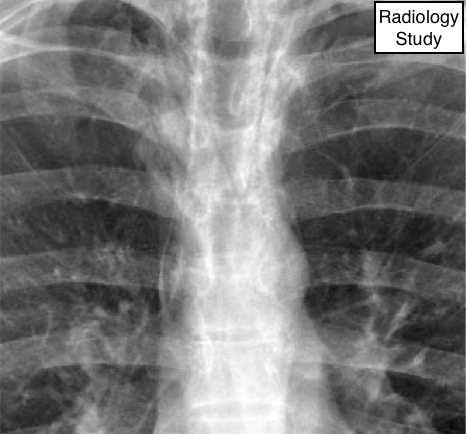
Рис. 53 На рентгенограмме представлен пневмомедиастенум.
Пневмомедиастенум
Патология.
- Пневмомедиастенум – это наличие газа в ткани средостения вне пищевода и трахеобронхиального дерева, что может быть вызвано спонтанным разрывом альвеолы с последующим распространением воздуха вдоль бронховаскулярного интерстиция в средостение. Пневмомедиастинособенно часто ассоциируется с астмой в анамнезе, тяжелым кашлем или искусственной вентиляцией легких.
Рентгенография и компьютерная томография.
— Пневмомедиастунумвизуализируется как полосы просветления на рентгенограммах грудной клетки, в основном вертикально ориентированные (рис. 53). Некоторые из этих полусок могут проходить по контуру сосудов и основных бронхов. (См. также пневмоперикард.)
Пневмония
Патология.
- Пневмония воспаление воздушных пространств и/или интерстиция(например, при инфекции, как при бактериальной пневмонии). Инфекционная пневмония характеризуется экссудацией, приводящей к консолидации. Термин также используется для обозначения ряда неинфекционных заболеваний паренхимы легких, характеризующихся различной степенью воспаления и фиброза (например, идиопатические интерстициальные пневмонии) (5).
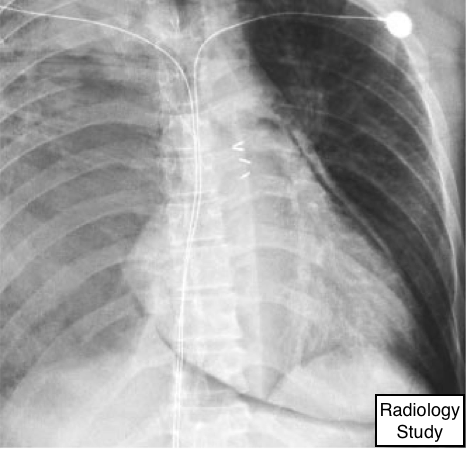
Рис. 54 На рентгенограмме определяется пневмоперикард.
Пневмоперикард
Патология.
- Пневмоперикард – это наличие газа в перикардиальном пространстве. Патология обычно имеет ятрогенный генез, у взрослых обусловлен хирургическими манипуляциями.
Рентгенография и компьютерная томография.
Пневмоперикард обычно отличается от пневмомедиастинума тем, что просветление (низкое затухание), вызванное воздухом, не распространяется за пределы перикардиального мешка (рис.54). (См. также пневмомедиастинум.)
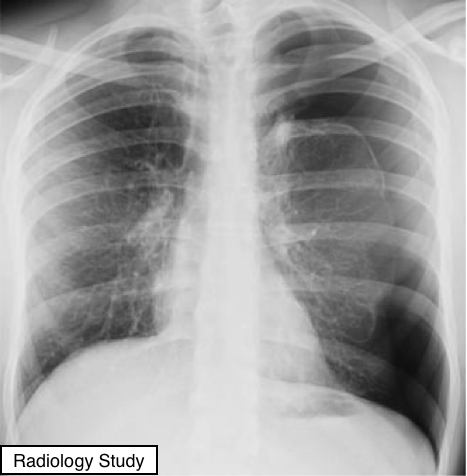
Рис. 55 На рентгенограмме представлен пневмоторакс.
Пневмоторакс и напряженный пневмоторакс
Патофизиология.
- Пневмоторакс - это наличие газа в плевральном пространстве. Пневмоторакс классифируют как спонтанный, травматический, пост-диагностический и напряженный. Напряженный пневмоторакс обусловленскоплением газа под давлением. В этой ситуации легкое обычно полностью спадается, но иногда может быть только частично коллабированным.
Рентгенография и компьютерная томография.
- На рентгенограммах грудной клетки определяется контур висцеральной плевры (рис. 55), если пневмоторакс не очень мал или плевра расположена не по касательной к рентгеновскому пучку.
Напряженный пневмоторакс может быть связан со значительным сдвигом средостения и/или депрессией купола диафрагмы. Некоторый сдвиг может происходить без напряжения, так как плевральное давление при наличии пневмоторакса становится атмосферным, в то время как плевральное давление в контралатеральном гемитораксе остается отрицательным.
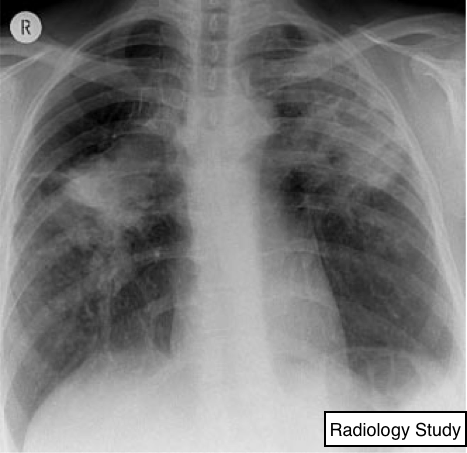
Рис. 56 На рентгенограмме определяется двухсторонний прогрессирующий массивный фиброз.
Прогрессирующий массивный фиброз
Прогрессирующий массивный фиброз - это состояние вызвано медленно растущим конгломератом пылевых частиц и отложением коллагена у пациентов (в основном работников угольной промышленности), подвергающихся сильному воздействию неорганической пыли (108).
Рентгенография и компьютерная томография.
Прогрессирующий массивный фиброз проявляется как образование-подобные изменения, как правило, двустороннее и в верхних долях (рис. 56). Фоновые узелковые уплотнения отражают сопровождающий пневмокониоз с или без эмфизематозного разрушения (109). Участки изменений, сходные с прогрессирующим массивным фиброзом, иногда возникают и в других условиях, таких как саркоидоз и талькоз (109,110).
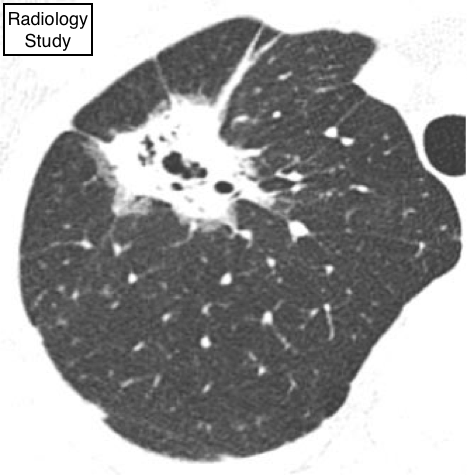
Рис. 57 на аксиальной КТ визуализируются псевдокавитации в аденокарциноме легкого.
Псевдополость
Компьютерная томография.
- Псевдополость – это овоидной или сферичной формы зоны низкой плотности в легочных узлах, образованиях или зоне консолидации, представляющие собой участки нормальной паренхимы, эктазированныебронхи или участки эмфиземы, а не истинные полости. Псевдополостиобычно менее 1 см в диаметре. Псевдополости описаны у пациентов с аденокарциномой (рис. 57), бронхоальвеолярной карциномы (111) и доброкачественными заболеваниями, такими как инфекционное поражение легких.
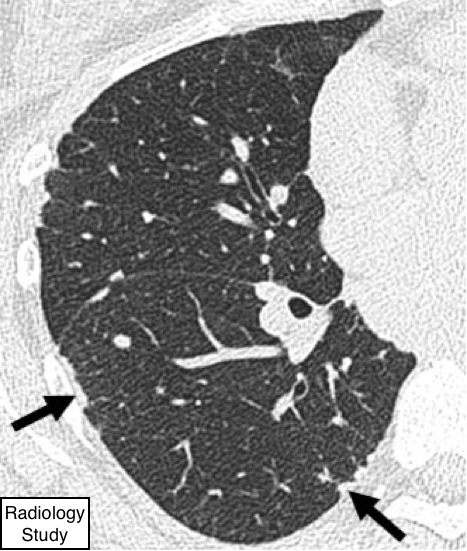
Рис. 58. На аксиальной КТ визуализируется псевдобляшки (стрелки) у пациента с саркоидозом.
Псевдобляшка
Компьютерная томография.
- Псевдобляшка - это уплотнение легочной паренхимы, прилегающее к висцеральной плевре и образованное из множества сливающихся между собой узелков. Имитирует плевральную бляшку. Данные изменения чаще всего встречаются при саркоидозе (рис. 58), силикозе и сажевомпневмокониозе (86).
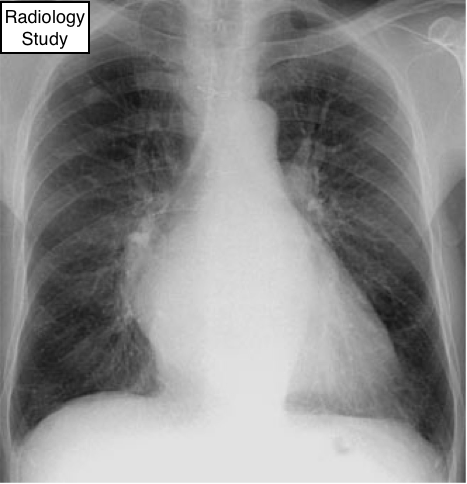
Рис. 59 На рентгенограмме грудной полости представлены изменения в верхних зонах легких, характерные для перераспределения легочного кровотока
Перераспределение легочного кровотока
Патофизиология.
-Термин перераспределение легочного кровотока относится к любому уменьшению кровоснабжения в отдельных частях легких, при увеличении кровотока в других областях легких в результате изменения сопротивления легочных сосудов.
Рентгенография и компьютерная томография.
- На перераспределение легочного кровотока указывает уменьшение размера и/или количества видимых легочных сосудов в одном или нескольких областях легких (рис.59), с соответствующим увеличением количества и/или размера легочных сосудов в других частях легких. Шунтирование верхне-долевого кровотока у пациентов с патологией митрального клапана является типичным примером перераспределения (112,113).
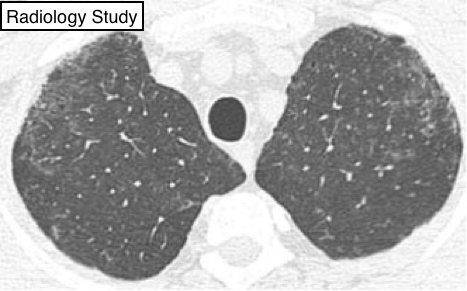
Рис. 60 На аксиальной КТ определяются центрилобулярные легочные узелки и сливающиеся уплотнения по типу матового стекла, что типично для интерстициального поражения легких с респираторным бронхиолитом (РБ/ИПЛ)
Интерстициальное поражение легких с респираторным бронхиолитом (РБ/ИПЛ).
Патология.
- РБ/ИПЛ – это заболевание, связанное с курением, характеризующееся воспалением (преимущественно макрофагами) дыхательных бронхиол и перибронхиолярных альвеол (5), иногда с элементами, перекрестными с неспецифической и десквамативной интерстициальной пневмонии (114).
Компьютерная томография.
- Интерстициальное поражение легких с респираторным бронхиолитом (РБ/ИПЛ) обычно проявляется обширными центрилобулярными микроузелкамии неоднородными уплотнениями по типу «матового стекла», что обусловлено заполненным макрофагами альвеол (рис.60) с или без фиброза(115,116). Изменения часто сопровождаются утолщением бронхиальной стенки и незначительной центрилобулярной эмфиземой. Участки воздушных ловушек соответствуют бронхиолитическому компоненту.
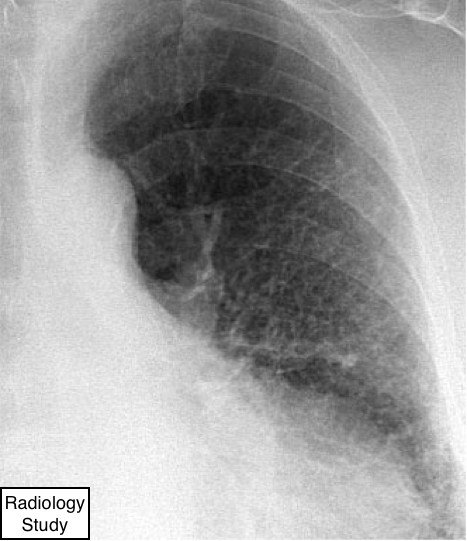
Рис. 61 На рентгенограмме представлен ретикулярный паттерн.
Ретикулярный паттерн.
Рентгенография и компьютерная томография.
- На рентгенограммах грудной клетки ретикулярный паттерн представляет собой совокупность бесчисленных небольших линейных затенений, которые, суммируясь, производят внешний вид, напоминающий сеть (синоним: ретикулум) (рис.61). Данный симптом обычно визуализируется при интерстициальных заболеваниях легких. Составляющие ретикулум структуры более четко определяются на тонкосрезных КТ, что позволяет отдифференцировать при картине сотового легкого утолщенные междольковые перегородки, внутридольковые линии или стенки кист. (Ретикулярный паттерн и сотовое легкое не следует считать синонимы. См. также сотовое легкое.)
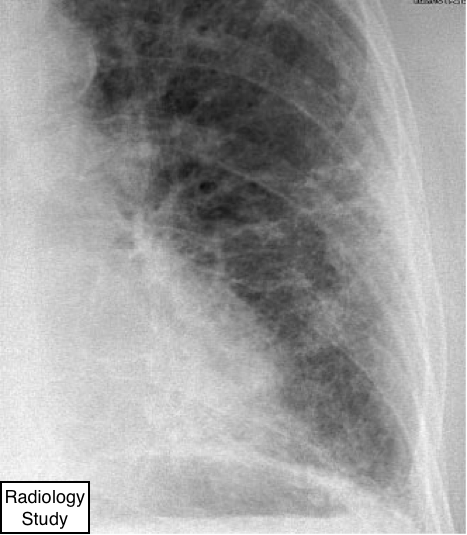
Рис. 62 На рентгенограмме представлен ретикулонодулярный паттерн.
Ретикулонодулярный паттерн.
Рентгенограммы и компьютерная томография.
- Это комбинация ретикулярного и нодулярных паттернов, но при этомретикулонодулярный паттерн обычно является результатом суммирования точек пересечения бесчисленных линий, создавая эффект на рентгенограммах грудной клетки сливающихся микроузелков (рис.62).
Размерность узлов зависит от размера и количества линейных или криволинейных элементов. (См. также ретикулярный паттерн.)
На КТ паттерн визуализируется, как совокупность ретикулярного и микронодулярного паттернов. Микроузелки могут локализоваться, как в центральных отделах вторичной дольки (центрилобулярные узелки), так и локализоваться по ходу септальных перегородок, плевральных листков (интерстициальные узелки).
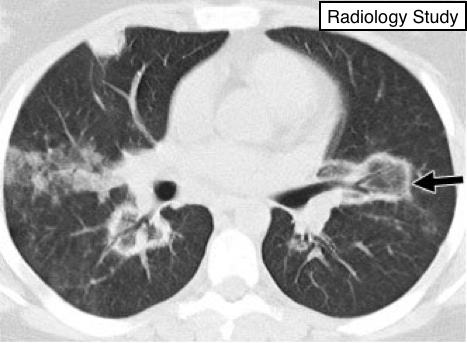
Рис. 63 На аксиальной КТ представлен симптом обратного гало.
Симптом обратного гало.
Компьютерная томография.
- Симптом обратного гало определяется, как сферичной формы уплотнение по типу матового стекла, которое окружено уплотнением по типуконсолидации (рис. 63).
Редкий симптом, который первоначально считался специфичным для криптогенно организующейся пневмонии (117,118), но затем был описан упациентом с паракокцидиомикозом (119). Подобно симптому гало, данный симптом, вероятно, потеряет свою специфичность, так как визуализируетсяпри множестве патологий. (См. также знак гало.)
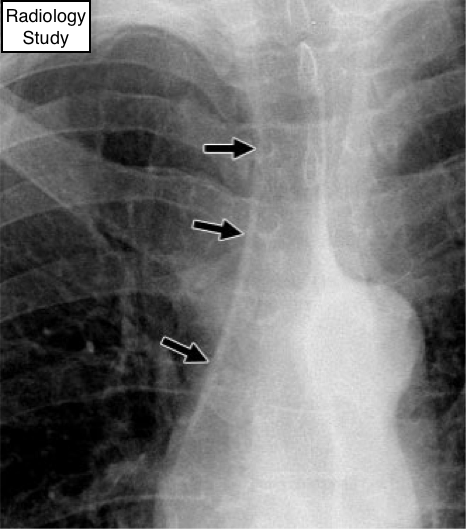
Рис. 64 на рентгенограмме представлена паратрахеальная полоска.
Правая паратрахеальная полоска
Анатомия и рентгенография.
- Правая паратрахеальная полоска - вертикальная линейная мягкотканнаяструктура в диаметре менее 4 мм.
Представляет собой правую стенку трахеи, прилежащие медиастинальные ткани и плевру (рис. 64). На фронтальной рентгенограмме грудной клетки полоска визуализируется высотой 3-4 см, простирается примерно от уровня медиальных частей ключиц до правого трахеобронхиального угла (120). Визуализируется у 94% взрослых, но может быть расширенной или отсутствовать у обследуемых с большим объемом медиастинальной клетчатки. Самая распространенная причина патологических изменений таких, как расширения, деформация или облитерация обусловлена увеличением в размерах паратрахеальных лимфоузлов.
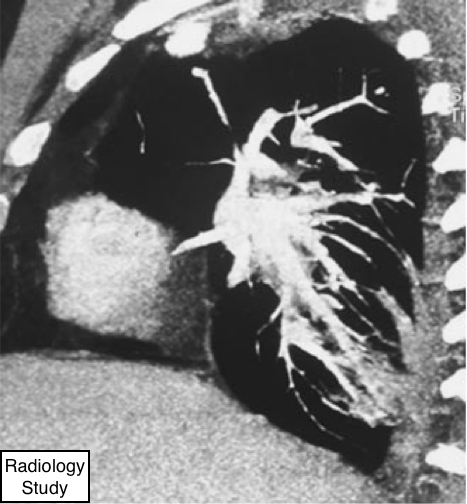
Рис. 65 На сагиттальной КТ визуализируется округлый ателектаз.
Округлый ателектаз
Патология.
—Округлый ателектаз - это сферичный формы коллабированного легкого, связанные с инвагинацией фиброзно-измененной плеврой и фиброзно-измененными и утолщенными междольковыми перегородками. Наиболее часто это является следствием асбесто-обусловленного экссудативного плеврита с результирующим плевральным рубцеванием (121), но может произойти при плевральном фиброзе любой другой причины.
Округлый ателектаз – округлой формы участок коллабированного легкого, ассоциированный с инвагинацией фиброзно измененной плевры и утолщенными и фиброзно-измененными междольковыми перегородками.
Рентгенография и компьютерная томография.
- На рентгенограммах округлые ателектазы проявляются как внутрилегочные образования, примыкающее к плевре, как правило, в задних отделах нижней доли.
На рентгенограммах грудной клетки округлый ателектаз проявляется в виде массы, упирающейся в плевральную поверхность, обычно в заднем отделе нижней доли. Деформированные сосуды имеют криволинейный ход и сходятся по направлению к данному образованию (симптом хвоста кометы). Степень долевой ретракции зависит от объема ателектазированнойпаренхимы. Эти проявления почти всегда связаны с другими признаками плеврального фиброза (например, притупление реберно-диафрагмальноугла). КТ является наиболее чувствительным методом для обнаружения и отображения характерных для округлого ателектаза проявлений (122,123) (рис. 65). Дополнительным признаком является однородное поглощение контрастного вещества в коллабированном легком. Синонимами данных изменений являются синдрома свернутого легкого, спиральный ателектаз, синдром Blesovsky, плевральная псевдоопухоль, и плеврома.
Вторичная легочная долька
См. долька.
Сегмент
Анатомия.
- Сегмент-это единица доли, вентилируемая сегментарным бронхом, перфузируемая сегментарной легочной артерией и дренируемая межсегментарной легочной веной. В каждой доле от двух до пяти сегментов.
Рентгенография и компьютерная томография.
- Отдельные сегменты не могут быть точно очерчены на рентгенограммах грудной клетки и КТ, а их идентификация производится на основании положения соответствующего сегменту сегментарного бронха и артерии. Иногда наличие межсегментарных щелей помогает идентифицировать сегменты.
Септальная линия
См. междольковая перегородка
Септальное утолщение
См. утолщение междольковой перегородки
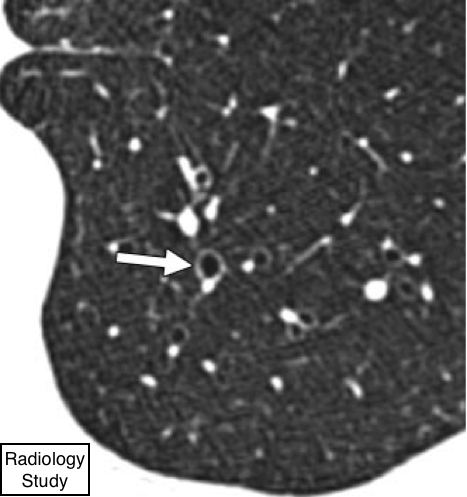
Рис. 66 на аксиальной КТ представлен симптом перстня.
Симптом перстня
Компьютерная томография.
- Данный симптом состоит из кольцевидного уплотнения, представляющего собой дилатированный участок бронха в поперечном сечении и меньшего прилежащего уплотнения, представляющего легочную артерию, в комбинации, напоминающей перстень (или печатку) (124) (рис.66). Это основной КТ признак бронхоэктазии (27,125). Симптом перстня может также проявляться при заболеваниях, характеризующихся аномальным понижением легочного артериального кровотока (например, при хронической тромбоэмболии [127]). Иногда, уплотнения по ходу сосудов,примыкающие к бронху – это патология, а не дыхательной системы, артериальной.
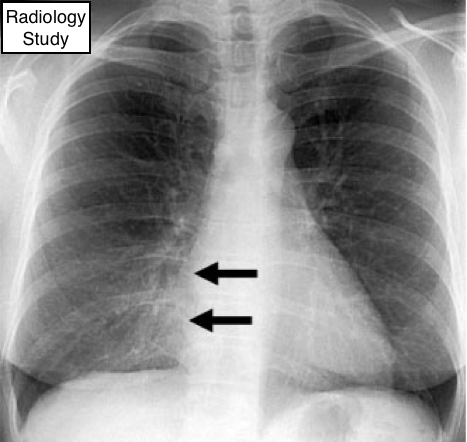
Рис. 67 На рентгенограмме представлен симптом силуэта с обскурацией правой границы сердца (стрелки).
Симптом силуэта
Рентгенография:
- Признаком симптома силуэта является отсутствие визуализации анатомической границы мягкотканных структур. Это обусловлено изменениями, происходящими в прилежащих отделах легких (консолидация и/или ателектаз, образование) (рис. 67) или скоплением жидкости в прилежащий отделах плевральной полости (128,129). Симптом силуэта вытекает из наложения структур схожей рентгенографической плотности. Симптом на самом деле свидетельствует об отсутствии силуэта. Изменения не всегда свидетельствуют о патологии (например, необъяснимое отсутствие правой границы сердца определяется иногда у здоровых людей с воронкообразной деформацией грудной клетки).
Заболевания мелких дыхательных путей
Патология.
- Это словосочетание - произвольный термин, используемый чаще в описании высокоразрешающих КТ-срезов, чем в патофизиологической литературе, где оно был впервые использован (130). Данный термин теперь вообще относится к любому изменению в состоянии бронхиол, в то время как бронхиолит более специфично описывает воспаление бронхиол (131).
Компьютерная томография.
- Мелкими дыхательными путями считаются те, у которых внутренний диаметр меньше или равен 2 мм и нормальная толщина стенки менее 0,5 мм. (32). Заболевания мелких дыхательных путей проявляются на КТ как одним из следующих вариантов (или их совокупность): мозаичный рисунок, воздушные ловушки, центролобулярные микроузелки, картина «дерево-в-почках» или бронхиолоэктазы.
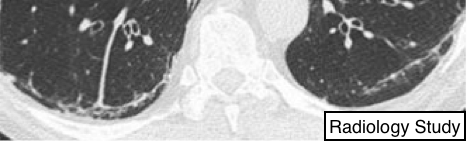
Рис. 68 На аксиальной КТ визуализируются субплевральные косые линии.
Субплевральные косые линии
Компьютерная томография.
- Данная находка представляет собой тонкие криволинейные уплотнения, толщиной 1-3 мм, расположенные параллельно плевре на расстоянии менее 1 см (рис. 68). Изменения соответствуют ателектазу нормальной паренхимы в задне-нижних отделах легких в положении пациента лежа на спине и исчезают при КТ-сканировании в положении лежа на животе. Кроме того, эти линии могут возникнуть у пациентов с отеком легких (132) или фиброзом (как правило, при этом присутствуют другие признаки). Хотя данные находки описаны при асбестозе, но они не являются специфичными для асбестоза.
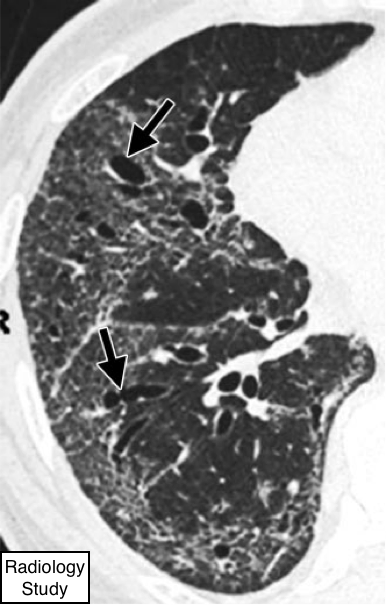
Рис. 69 На аксиальной КТ представлены тракционные бронхоэктазы (стрелки) на фоне лёгочного фиброза.
Тракционные бронхоэктазы и тракционные бронхиолоэктазы
Компьютерная томография.
- Тракционный бронхоэктаз и тракционный бронхиолектаз соответственно представляют собой расширение бронхов и бронхиол неправильной формы, обусловленные перифокальным легочным фиброзом (130). Расширенные дыхательные пути, как правило, идентифицируются как таковые (рис. 69), но но могут выглядеть как кисты (бронхи) или микрокисты (бронхиолы на периферии легких). Дифференциация между множественными кистозно-расширенными воздушными путями и не четко выраженного сотового легкого бывает затрудненной.
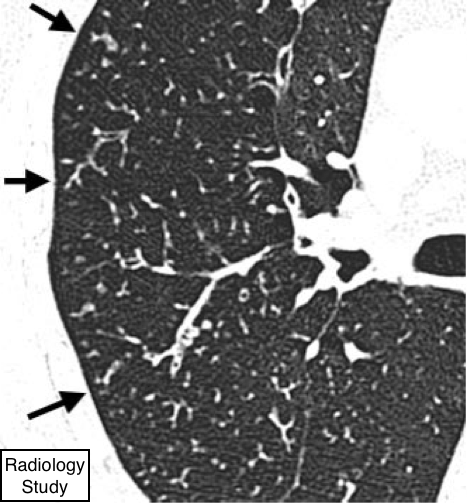
Рис. 70 На аксиальной КТ представлен паттерн дерево-в-почках (стрелки).
Паттерн дерево в почках
Компьютерная томография.
- Паттерн «дерево-в-почках» представляет собой центрилобулярныеветвящиеся структуры, которые напоминают расцветающее дерево. Паттерн отражает спектр эндо- и перибронхиолярных расстройств, в том числе обтурацию слизью, воспаление и/или фиброз (134,135) (рис. 70). Данный паттерн наиболее выражен на периферии легких и обычно связан с аномалиями крупных дыхательных путей. Изменения особенно часто встречается при диффузном панбронхиолите (136), эндобронхиальном распространении микобактериальной инфекции и муковисцидозе. Подобная картина является редким проявлением артериолярной(микроангиопатической) болезни (138).
Рис. 71 На аксиальной КТ определяется сотовое легкое в базальных и субплевральных зонах, указывающее на обычную интерстициальную пневмонию.
Обычная интерстициальная пневмония или ОИП.
Патология.
- Для ОИП характерна гистологическая картина легочного фиброза, характеризующаяся временной и пространственной неоднородностью, когда явно фиброзно измененные и «сотовые» участки перемежаются с нормальной легочной паренхимой. Фибробластические участки с фиброзным деструкцией легочной архитектоники, часто с формированием сотового легкого, являются ключевой находкой (5). Первоначально фиброз сосредоточен на периферии легких. Паттерн ОИП визуализируется при идиопатическом легочном фиброзе, но может встречаться и при заболеваниях известной этиологии (например, в некоторых случаях хронического гиперчувствительного пневмонита).
Рентгенография и компьютерная томография.
— Изменения по типу «сотового легкого» с преимущественной базальной и субплевральной распределением (рис. 71) расцениваются, как патогномоничные признаки (63,65), но не во всех случаях верифицированной ОИП после биопсии данный паттерн визуализируется на КТ.
Источники:
Acknowledgments: The authors thank Peter Armstrong, MD, David A. Lynch, MD, Tom V. Colby, MD, and Tomas Franquet, MD, for their early critical review and members of the Fleischner Society, particularly Eric Milne, MD, and Paul Friedman, MD, for their helpful comments. Hannah Rouse, MD, assisted with the collection of illustrations. Anthony V. Proto, MD, placed arrows on the illustrations.
Источники:
- • Tuddenham WJ. Glossary of terms for thoracic radiology: recommendations of the Nomenclature Committee of the Fleischner Society. AJR Am J Roentgenol 1984;143: 509–517.
- • Austin JH, Mu¨ller NL, Friedman PJ, et al. Glossary of terms for CT of the lungs: recommendations of the Nomenclature Committee of the FleischnerSociety. Radiology 1996;200:327–331.
- • Huth EJ.Medical style and format: an international manual for authors, editors, and publishers. Philadelphia, Pa: ISI, 1987;126. Cited by:Skryd PJ. Radiologic nomenclature and abbreviations. Radiology 2001; 218(1)10–11.
- • Webb WR. Thin-section CT of the secondary pulmonary lobule: anatomy and the image— the 2004 Fleischner lecture. Radiology 2006;239(2):322–338.
- • American Thoracic Society/European Respiratory Society International Multidisciplinary Consensus Classification of the Idiopathic Interstitial Pneumonias. This joint statement of the American Thoracic Society (ATS), and the European Respiratory Society (ERS) was adopted by the ATS board of directors, June 2001 and by the ERS executive committee, June 2001. Am J Respir Crit Care Med 2002;165:277–304. [Published correction appears in Am J Respir Crit Care Med 2002;166(3):426.]
- • Johkoh T, Mu¨ller NL, Taniguchi H, et al. Acute interstitial pneumonia: thin-section CT findings in 36 patients. Radiology 1999; 211:859–863.
- • Lynch DA, Travis WD, Mu¨ller NL, et al. Idiopathic interstitial pneumonias: CT features. Radiology 2005;236(1):10–21.
- • Reed JC, Madewell JE. The air bronchogram in interstitial disease of the lungs: a radiological- pathological correlation. Radiology 1975;116:1–9.
- • Buckingham SJ, Hansell DM. Aspergillus in the lung: diverse and coincident forms. Eur Radiol 2003;13:1786–1800.
- • Abramson S. The air crescent sign. Radiology 2001;218(1):230–232.
- • Arakawa H, Webb WR. Air trapping on expiratory high-resolution CT scans in the absence of inspiratory scan abnormalities: correlation with pulmonary function tests and differential diagnosis. AJR Am J Roentgenol1998;170:1349–1353.
- • Bankier AA, Van Muylem A, Scillia P, De Maertelaer V, Estenne M, GevenoisPA. Air trapping in heart-lung transplant recipients: variability of anatomic distribution and extent at sequential expiratory thin-section CT. Radiology 2003;229: 737–742.
- • Arakawa H, Kurihara Y, Sasaka K, Nakajima Y, Webb WR. Air trapping on CT of patients with pulmonary embolism. AJR Am J Roentgenol 2002;178:1201–1207.
- • Murata K, Khan A, Herman PG. Pulmonary parenchymal disease: evaluation with highresolution CT. Radiology 1989;170:629– 635.
- • Heitzman ER. The infraaortic area. In: The mediastinum: radiologic correlations with anatomy and pathology. Berlin, Germany: Springer-Verlag, 1988;151:–168.
- • Blank N, Castellino RA. Patterns of pleural reflections of the left superior mediastinum: normal anatomy and distortions produced by adenopathy. Radiology 1972;102:585–589.
- • Im JG, Webb WR, Han MC, Park JH. Apical opacity associated with pulmonary tuberculosis: high-resolution CT findings. Radiology 1991;178:727–731.
- • Yousem SA. Pulmonary apical cap: a distinctive but poorly recognized lesion in pulmonary surgical pathology. Am J Surg Pathol 2001;25:679–683.
- • Dail DH. Pulmonary apical cap. Am J Surg Pathol 2001;25:1344.
- WoodringJH, Reed JC. Types and mechanisms of pulmonary atelectasis. J ThoracImaging 1996;11:92–108.
- • Molina PL, Hiken JN, Glazer HS. Imaging evaluation of obstructive atelectasis. J Thorac Imaging 1996;11:176–186.
- • Woodring JH, Reed JC. Radiographic manifestations of lobar atelectasis. J Thorac Imaging 1996;11:109–144.
- • Heitzman ER. The azygoesophageal recess. In: The mediastinum: radiologic correlations with anatomy and pathology. Berlin, Germany: Springer-Verlag, 1988;276:– 286.
- • Ren H, Hruban RH, Kuhlman JE, et al. Computed tomography of inflation-fixed lungs: the beaded septum sign of pulmonary metastases. J Comput Assist Tomogr 1989;13:411–416.
- • Ryu JH, Swensen SJ. Cystic and cavitary lung diseases: focal and diffuse. Mayo Clin Proc 2003;78:744–752.
- • Kang EY, Miller RR, Mu¨ller NL. Bronchiectasis: comparison of preoperative thin-section CT and pathologic findings in resected specimens. Radiology 1995; 195:649–654.
- • Naidich DP, McCauley DI, Khouri NF, Stitik FP, Siegelman SS. Computed tomography of bronchiectasis. J Comput Assist Tomogr 1982;6:437–444.
- • Grenier P, Maurice F, Musset D, Menu Y, Nahum H. Bronchiectasis: assessment by thin-section CT. Radiology 1986;161:95– 99.
- • Dodd JD, Souza CA, Mu¨ller NL. Conventional high-resolution CT versus helical high-resolution MDCT in the detection of bronchiectasis. AJR Am J Roentgenol 2006; 187:414–420.
- • Hansen JE, Ampaya PE, Bryant GH, Navin JJ. Branching pattern of airways and airspaces of single human terminal bronchiole. J Appl Physiol 1975;38:983–989.
- • Buckley CE, Tucker DH, Thorne NA, Sieker HO. Bronchiolectasis: the clinical syndrome and its relationship to chronic lung disease. Am J Med 1965;38:190–198.
- • Hansell DM. Small airways diseases: detection and insights with computed tomography. Eur Respir J 2001;17:1294–1313.
- • Myers JL, Colby TV. Pathologic manifestations of bronchiolitis, constrictive bronchiolitis, cryptogenic organizing pneumonia, and diffuse panbronchiolitis. Clin Chest Med 1993;14:611–622.
- • Woodring JH. Unusual radiographic manifestations of lung cancer. Radiol ClinNorth Am 1990;28:599–618.
- • Mu¨ller NL, Kullnig P, Miller RR. The CT findings of pulmonary sarcoidosis: analysis of 25 patients. AJR Am J Roentgenol 1989; 152:1179–1182.
- • Huang L, Schnapp LM, Gruden JF, Hopewell PC, Stansell JD. Presentation of AIDS-related pulmonary Kaposi’s sarcoma diagnosed by bronchoscopy. Am J Respir Crit Care Med 1996;153:1385–1390.
- • Oikonomou A, Hansell DM. Organizing pneumonia: the many morphological faces. Eur Radiol 2002;12:1486–1496.
- • Seo JB, Song KS, Lee JS, et al. Broncholithiasis: review of the causes with radiologic-pathologic correlation. Radio- Graphics 2002;22(Spec Issue):S199–S213.
- • Murata K, Itoh H, Todo G, et al. Centrilobular lesions of the lung: demonstration by high-resolution CT and pathologic correlation. Radiology 1986;161:641–645.
- • Heitzman ER, Markarian B, Berger I, Dailey E. The secondary pulmonary lobule: a practical concept for interpretation of chest radiographs. I. Roentgen anatomy of the normal secondary pulmonary lobule. Radiology 1969;93:507–512.
- • Webb WR, Stein MG, Finkbeiner WE, Im JG, Lynch D, Gamsu G. Normal and diseased isolated lungs: high-resolution CT. Radiology 1988;166:81–87.
- • The definition of emphysema. Report of a National Heart, Lung, and Blood Institute, Division of Lung Diseases workshop. Am Rev Respir Dis 1985;132:182–185.
- • Thurlbeck WM, Mu¨ller NL. Emphysema: definition, imaging, and quantification. AJR Am J Roentgenol 1994;163:1017–1025.
- • Foster WL Jr, Pratt PC, Roggli VL, Godwin JD, Halvorsen RA Jr, Putman CE. Centrilobular emphysema: CT-pathologic correlation. Radiology 1986;159:27–32.
- • Leung AN, Miller RR, Mu¨ller NL. Parenchymal opacification in chronic infiltrative lung diseases: CT-pathologic correlation. Radiology 1993;188:209–214.
- • Laurent F, Philippe JC, Vergier B, et al. Exogenous lipoid pneumonia: HRCT, MR, and pathologic findings. Eur Radiol 1999;9: 1190–1196.
- • Kuhlman JE, Scatarige JC, Fishman EK, Zerhouni EA, Siegelman SS. CT demonstration of high attenuation pleural-parenchymal lesions due to amiodarone therapy. J Comput Assist Tomogr 1987;11:160– 162.
- • Murch CR, Carr DH. Computed tomography appearances of pulmonary alveolar proteinosis. Clin Radiol 1989;40:240–243.
- • Rossi SE, Erasmus JJ, Volpacchio M, Franquet T, Castiglioni T, McAdams HP. “Crazy-paving” pattern at thin-section CT of the lungs: radiologic-pathologic overview. RadioGraphics 2003;23:1509–1519.
- • Franquet T, Gimenez A, Bordes R, Rodriguez- Arias JM, Castella J. The crazy-paving pattern in exogenous lipoid pneumonia: CT-pathologic correlation. AJR Am J Roentgenol 1998;170:315–317.
- • Genereux GP. The end-stage lung: pathogenesis, pathology, and radiology. Radiology 1975;116:279–289.
- • Aberle DR, Hansell DM, Brown K, Tashkin DP. Lymphangiomyomatosis: CT, chest radiographic, and functional correlations. Radiology 1990;176:381–387.
- • Moore AD, Godwin JD, Mu¨ller NL, et al. Pulmonary histiocytosis X: comparison of radiographic and CT findings. Radiology 1989;172:249–254.
- • Primack SL, Hartman TE, Hansell DM, Mu¨ller NL. End-stage lung disease: CT findings in 61 patients. Radiology 1993;189: 681–686.
- • Hartman TE, Primack SL, Swensen SJ, Hansell D, McGuinness G, Mu¨ller NL. Desquamative interstitial pneumonia: thin-section CT findings in 22 patients. Radiology 1993;187:787–790.
- • Lang MR, Fiaux GW, Gillooly M, Stewart JA, Hulmes DJ, Lamb D. Collagen content of alveolar wall tissue in emphysematous and non-emphysematous lungs. Thorax 1994;49:319–326.
- • Cardoso WV, Sekhon HS, Hyde DM, Thurlbeck WM. Collagen and elastin in human pulmonary emphysema. Am Rev Respir Dis 1993;147:975–981.
- • Foster WL Jr, Gimenez EI, Roubidoux MA, et al. The emphysemas: radiologic-pathologic correlations. RadioGraphics 1993;13: 311–328.
- • Remy-Jardin M, Remy J, Giraud F, Wattinne L, Gosselin B. Computed tomography (CT) assessment of ground-glass opacity: semiology and significance. J Thorac Imaging 1993;8:249–264.
- • Remy-Jardin M, Giraud F, Remy J, Copin MC, Gosselin B, Duhamel A. Importance of ground-glass attenuation in chronic diffuse infiltrative lung disease: pathologic-CT correlation. Radiology 1993;189:693–698.
- • Kuhlman JE, Fishman EK, Siegelman SS. Invasive pulmonary aspergillosis in acute leukemia: characteristic findings on CT, the CT halo sign, and the role of CT in early diagnosis. Radiology 1985;157:611–614.
- • Primack SL, Hartman TE, Lee KS, Mu¨ller NL. Pulmonary nodules and the CT halo sign. Radiology 1994;190:513–515.
- • Lynch DA, David GJ, Safrin S, et al. Highresolution computed tomography in idiopathic pulmonary fibrosis: diagnosis and prognosis. Am J Respir CritCare Med 2005;172:488–493.
- • American Thoracic Society. Idiopathic pulmonary fibrosis: diagnosis and treatment: international consensus statement—American Thoracic Society (ATS), and the European Respiratory Society (ERS). Am J Respir Crit Care Med 2000;161(2 pt 1): 646–664.
- • Hunninghake GW, Lynch DA, Galvin JR, et al. Radiologic findings are strongly associated with a pathologic diagnosis of usual interstitial pneumonia. Chest 2003;124: 1215–1223.
- • Misumi S, Lynch DA. Idiopathic pulmonary fibrosis/usual interstitial pneumonia: imaging diagnosis, spectrum of abnormalities, and temporal progression. Proc Am Thorac Soc 2006;3:307–314.
- • Dalen JE, Haffajee CI, Alpert JS III, Howe JP, Ockene IS, Paraskos JA. Pulmonary embolism, pulmonary hemorrhage and pulmonary infarction. N Engl J Med 1977;296: 1431–1435.
- • Ren H, Kuhlman JE, Hruban RH, Fishman EK, Wheeler PS, Hutchins GM. CT of inflation- fixed lungs: wedge-shaped density and vascular sign in the diagnosis of infarction. J Comput Assist Tomogr 1990;14:82–86.
- • Patterson HS, Sponaugle DN. Is infiltrate a useful term in the interpretation of chest radiographs? physician survey results. Radiology 2005;235(1):5–8.
- • Kang EY, Grenier P, Laurent F, Mu¨ller NL. Interlobular septal thickening: patterns at high-resolution computed tomography. J Thorac Imaging 1996;11:260–264.
- • Kemper AC, Steinberg KP, Stern EJ. Pulmonary interstitial emphysema: CT findings. AJR Am J Roentgenol 1999;172:1642.
- • Donnelly LF, Lucaya J, Ozelame V, et al. CT findings and temporal course of persistent pulmonary interstitial emphysema in neonates: a multiinstitutional study. AJR Am J Roentgenol 2003;180:1129–1133.
- • Weibel ER. Looking into the lung: what can it tell us? AJR Am J Roentgenol1979;133: 1021–1031.
- • Kattan KR, Eyler WR, Felson B. The juxtaphrenic peak in upper lobe collapse. Radiology 1980;134:763–765.
- • Cameron DC. The juxtaphrenic peak (Katten’s sign) is produced by rotation of an inferior accessory fissure. Australas Radiol 1993;37:332–335.
- • Davis SD, Yankelevitz DF, Wand A, Chiarella DA. Juxtaphrenic peak in upper and middle lobe volume loss: assessment with CT. Radiology 1996;198:143–149.
- • Westcott JL, Cole S. Plate atelectasis. Radiology 1985;155:1–9.
- • Miller WS. The lung. 2nd ed. Springfield, Ill: Thomas, 1947;203:–205.
- • Glazer GM, Gross BH, Quint LE, Francis IR, Bookstein FL, Orringer MB. Normal mediastinal lymph nodes: number and size according to American Thoracic Society mapping. AJR Am J Roentgenol 1985;144: 261–265.
- • Remy-Jardin M, Duyck P, Remy J, et al. Hilar lymph nodes: identification with spiral CT and histologic correlation. Radiology 1995;196:387–394.
- • Swigris JJ, Berry GJ, Raffin TA, Kuschner WG. Lymphoid interstitial pneumonia: a narrative review. Chest 2002;122:2150– 2164.
- • Johkoh T, Mu¨ller NL, Pickford HA, et al. Lymphocytic interstitial pneumonia: thinsection CT findings in 22 patients. Radiology 1999;212:567–572.
- • Ichikawa Y, Kinoshita M, Koga T, Oizumi K, Fujimoto K, Hayabuchi N. Lung cyst formation in lymphocytic interstitial pneumonia: CT features. J ComputAssist Tomogr 1994;18:745–748.
- • Heitzman ER. The mediastinum: radiologic correlations with anatomy and pathology. Berlin, Germany: Springer-Verlag, 1988; 7:–309.
- • Fraser RS, Mu¨ller NL, Colman N, Pare´ PD. The mediastinum: diagnosis of diseases of the chest. 4th ed. Philadelphia, Pa: Saunders, 1999;205:–211.
- • Remy-Jardin M, Beuscart R, Sault MC, Marquette CH, Remy J. Subpleuralmicronodules in diffuse infiltrative lung diseases: evaluation with thin-section CT scans. Radiology 1990;177:133–139.
- • Remy-Jardin M, Remy J, Wallaert B, Mu¨ller NL. Subacute and chronic bird breeder hypersensitivity pneumonitis: sequential evaluation with CT and correlation with lung function tests and bronchoalveolar lavage. Radiology 1993;189:111–118.
- • Brauner MW, Lenoir S, Grenier P, Cluzel P, Battesti JP, Valeyre D. Pulmonary sarcoidosis: CT assessment of lesion reversibility. Radiology 1992;182:349–354.
- • Worthy SA, Mu¨ller NL, Hartman TE, Swensen SJ, Padley SP, Hansell DM. Mosaic attenuation pattern on thin-section CT scans of the lung: differentiation among infiltrative lung, airway, and vascular diseases as a cause. Radiology 1997;205:465– 470.
- • Martin KW, Sagel SS, Siegel BA. Mosaic oligemia simulating pulmonary infiltrates on CT. AJR Am J Roentgenol 1986;147: 670–673.
- • Arakawa H, Webb WR, McCowin M, Katsou G, Lee KN, Seitz RF. Inhomogeneous lung attenuation at thin-section CT: diagnostic value of expiratory scans. Radiology 1998;206:89–94.
- • Hansell DM, Wells AU, Rubens MB, Cole PJ. Bronchiectasis: functional significance of areas of decreased attenuation at expiratory CT. Radiology 1994;193:369–374.
- • Roberts CM, Citron KM, Strickland B. Intrathoracic aspergilloma: role of CT in diagnosis and treatment. Radiology 1987;165: 123–128.
- • Erasmus JJ, Connolly JE, McAdams HP, Roggli VL. Solitary pulmonary nodules. I. Morphologic evaluation for differentiation of benign and malignant lesions. Radio- Graphics 2000;20:43–58.
- • MacDonald SL, Rubens MB, Hansell DM, et al. Nonspecific interstitial pneumonia and usual interstitial pneumonia: comparative appearances at and diagnostic accuracy of thin-section CT. Radiology 2001;221:600– 605.
- • Lee KS, Kullnig P, Hartman TE, Mu¨ller NL. Cryptogenic organizing pneumonia: CT findings in 43 patients. AJR Am J Roentgenol 1994;162:543–546.
- • Guest PJ, Hansell DM. High resolution computed tomography in emphysema associated with alpha-1-antitrypsin deficiency. Clin Radiol 1992;45:260–266.
- • Spouge D, Mayo JR, Cardoso W, Mu¨ller NL. Panacinar emphysema: CT and pathologic findings. J Comput Assist Tomogr 1993;17:710–713.
- • Copley SJ, Wells AU, Mu¨ller NL, et al. Thin-section CT in obstructive pulmonary disease: discriminatory value. Radiology 2002;223:812–819.
- • Akira M, Yamamoto S, Yokoyama K, et al. Asbestosis: high-resolution CT—pathologic correlation. Radiology 1990;176:389–394.
- • Akira M, Yamamoto S, Inoue Y, Sakatani M. High-resolution CT of asbestosis and idiopathic pulmonary fibrosis. AJR Am J Roentgenol 2003;181:163–169.
- • Johkoh T, Mu¨ller NL, Ichikado K, Nakamura H, Itoh H, Nagareda T. Perilobularpulmonary opacities: high-resolution CT findings and pathologic correlation. J Thorac Imaging 1999;14:172–177.
- • Ujita M, Renzoni EA, Veeraraghavan S, Wells AU, Hansell DM. Organizing pneumonia: perilobular pattern at thin-section CT. Radiology 2004;232:757–761.
- • Colby TV, Swensen SJ. Anatomic distribution and histopathologic patterns in diffuse lung disease: correlation with HRCT. J Thorac Imaging 1996;11:1–26.
- • Roberts GH. The pathology of parietal pleural plaques. J Clin Pathol1971;24:348– 353.
- • Lynch DA, Gamsu G, Aberle DR. Conventional and high-resolution computed tomography in the diagnosis of asbestos-related diseases. RadioGraphics1989;9:523–551.
- • Quigley MJ, Fraser RS. Pulmonary pneumatocele: pathology and pathogenesis. AJR Am J Roentgenol 1988;150:1275– 1277.
- • Wagner JC, Wusteman FS, Edwards JH, Hill RJ. The composition of massive lesions in coal miners. Thorax 1975;30:382–388.
- • Chong S, Lee KS, Chung MJ, Han J, Kwon OJ, Kim TS. Pneumoconiosis: comparison of imaging and pathologic findings. Radio- Graphics 2006;26:59–77.
- • Ward S, Heyneman LE, Reittner P, Kaze- rooni EA, Godwin JD, Mu¨ller NL. Talcosis associated with IV abuse of oral medications: CT findings. AJR Am J Roentgenol 2000;174:789–793.
- • Weisbrod GL, Chamberlain D, Herman SJ. Cystic change (pseudocavitation) associated with bronchioloavleolar carcinoma: a report of four patients. J Thorac Imaging 1995;10:106–111.
- • Simon M. The pulmonary veins in mitral stenosis. J Fac Radiol 1958;9:25–32.
- • Milne EN. Physiological interpretation of the plain radiograph in mitral stenosis, including a review of criteria for the radiological estimation of pulmonary arterial and venous pressures. Br J Radiol 1963;36: 902–913.
- • Fraig M, Shreesha U, Savici D, Katzenstein AL. Respiratory bronchiolitis: a clinicopathologic study in current smokers, exsmokers, and never-smokers. Am J Surg Pathol 2002;26:647–653.
- • Heyneman LE, Ward S, Lynch DA, Remy- Jardin M, Johkoh T, Mu¨ller NL. Respiratory bronchiolitis, respiratory bronchiolitis- associated interstitial lung disease, and desquamative interstitial pneumonia: different entities or part of the spectrum of the same disease process? AJR Am J Roentgenol1999;173:1617–1622.
- • Hansell DM, Nicholson AG. Smoking-related diffuse parenchymal lung disease: HRCT-pathologic correlation. Semin Respir Crit Care Med 2003;24:377–392.
- • Zompatori M, Poletti V, Battista G, Diegoli M. Bronchiolitis obliterans with organizing pneumonia (BOOP), presenting as a ringshaped opacity at HRCT (the atoll sign): a case report. Radiol Med (Torino) 1999;97: 308–310.
- Kim SJ, Lee KS, Ryu YH, et al. Reversed halo sign on high-resolution CT of cryptogenic organizing pneumonia: diagnostic implications. AJR Am J Roentgenol 2003;180: 1251–1254.
- Gasparetto EL, Escuissato DL, Davaus T, et al. Reversed halo sign in pulmonary paracoccidioidomycosis. AJR Am J Roentgenol 2005;184:1932–1934.
- . Savoca CJ, Austin JH, Goldberg HI. The right paratracheal stripe. Radiology 1977; 122:295–301.
- Cohen AM, Crass JR, Chung-Park M, Tomashefski JF Jr. Rounded atelectasis and fibrotic pleural disease: the pathologic continuum. J ThoracImaging 1993;8:309–312.
- Lynch DA, Gamsu G, Ray CS, Aberle DR. Asbestos-related focal lung masses: manifestations on conventional and high-resolution CT scans. Radiology 1988;169:603– 607.
- O’Donovan PB, Schenk M, Lim K, Obuchowski N, Stoller JK. Evaluation of the reliability of computed tomographic criteria used in the diagnosis of round atelectasis. J Thorac Imaging 1997;12:54–58.
- Ouellette H. The signet ring sign. Radiology 1999;212:67–68.
- McGuinness G, Naidich DP, Leitman BS, McCauley DI. Bronchiectasis: CT evaluation. AJR Am J Roentgenol 1993;160:253– 259.
- Ryu DS, Spirn PW, Trotman-Dickenson B, et al. HRCT findings of proximal interruption of the right pulmonary artery. J Thorac Imaging 2004;19:171–175.
- Remy-Jardin M, Remy J, Louvegny S, Artaud D, Deschildre F, Duhamel A. Airway changes in chronic pulmonary embolism: CT findings in 33 patients. Radiology 1997; 203:355–360.
- Felson B, Felson H. Localisation of intrathoracic lesions by means of the postero-anterior roentgenogram: the silhouette sign. Radiology 1950;55:363–374.
- Marshall GB, Farnquist BA, MacGregor JH, Burrowes PW. Signs in thoracic imaging. J Thorac Imaging 2006;21:76–90.
- Hogg JC, Macklem PT, Thurlbeck WM. Site and nature of airway obstruction in chronic obstructive lung disease. N Engl J Med 1968;278:1355–1360.
- Mu¨ller NL, Miller RR. Diseases of the bronchioles: CT and histopathologic findings. Radiology 1995;196:3–12.
- Arai K, Takashima T, Matsui O, Kadoya M, Kamimura R. Transient subpleural curvilinear shadow caused by pulmonary congestion. J ComputAssist Tomogr 1990;14:87– 88.
- Desai SR, Wells AU, Rubens MB, Du Bois RM, Hansell DM. Traction bronchiectasis in cryptogenic fibrosing alveolitis: associated computed tomographic features and physiological significance. Eur Radiol 2003; 13:1801–1808.
- Aquino SL, Gamsu G, Webb WR, Kee ST. Tree-in-bud pattern: frequency and significance on thin section CT. J Comput Assist Tomogr 1996;20:594–599.
- Eisenhuber E. The tree-in-bud sign. Radiology 2002;222:771–772.
- Akira M, Kitatani F, Yong-Sik L, et al. Diffuse panbronchiolitis: evaluation with highresolution CT. Radiology 1988;168:433– 438.
- Im JG, Itoh H, Shim YS, et al. Pulmonary tuberculosis: CT findings—early active disease and sequential change with antituberculous therapy. Radiology 1993;186:653– 660.
- Franquet T, Gimenez A, Prats R, Rodriguez- Arias JM, Rodriguez C. Thrombotic microangiopathy of pulmonary tumors: a vascular cause of tree-in-bud pattern on CT. AJR Am J Roentgenol 2002;179:897–899.